Diagnostik
Unsere Angebote
Urologische Krebsvorsorge
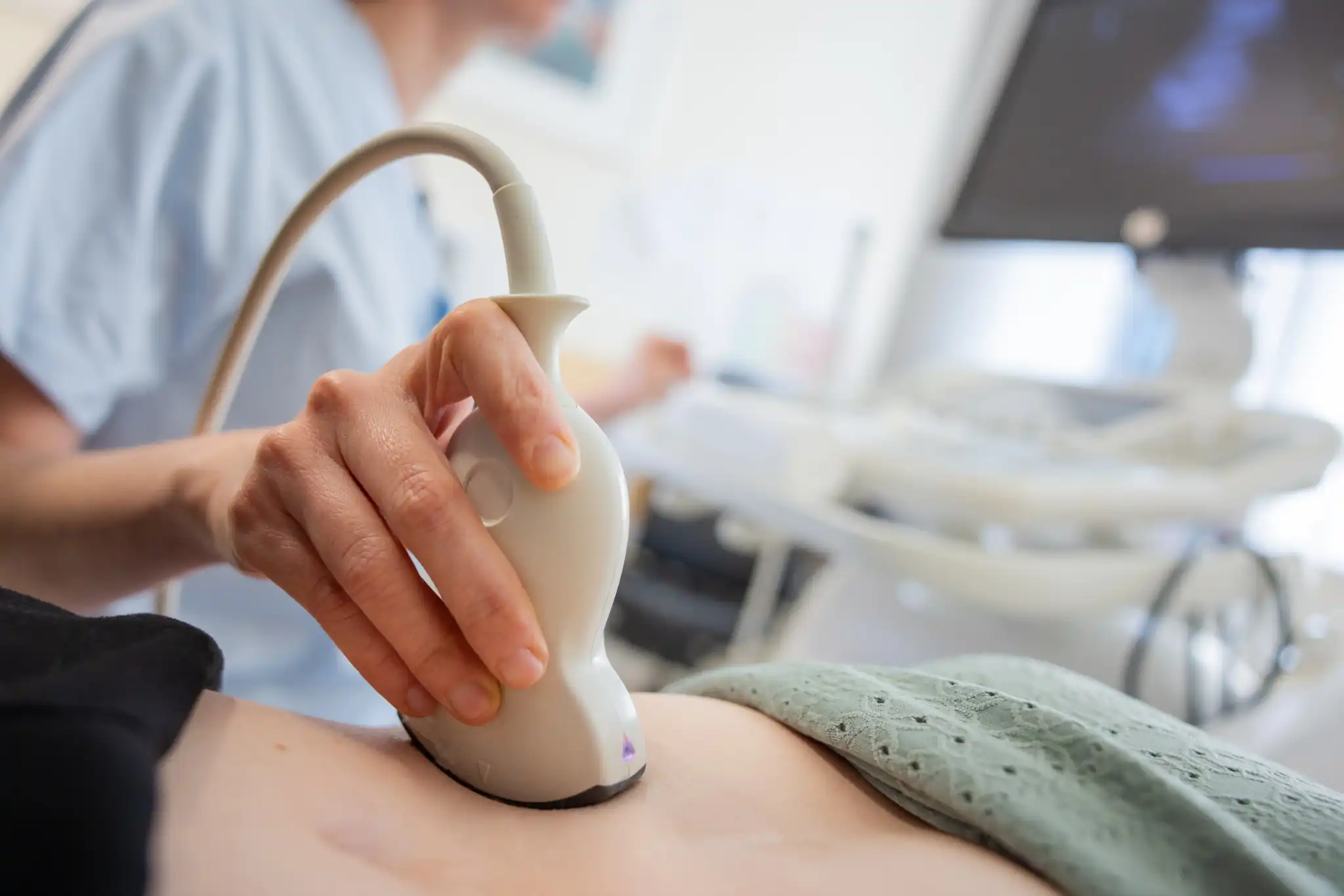
Sie dient der Früherkennung von Tumoren wie Prostata-, Hoden- oder Blasenkrebs und wird ab 45 Jahren empfohlen. Eingesetzt werden dabei unter anderem die digitale rektale Untersuchung (DRU), bei Bedarf der PSA-Bluttest, sowie Ultraschalluntersuchungen der Prostata, Nieren und Harnblase.
Komplettvorsorsorge Männergesundheit
Sie ist eine erweiterte Vorsorgeuntersuchung, die über die gesetzlich vorgeschriebenen Krebsfrüherkennungs-maßnahmen hinausgeht. Ziel ist eine umfassende Überprüfung der urologischen Gesundheit: .
Hormonelle Abklärung - Andrologie
Die Andrologie befasst sich mit der Diagnose und Behandlung von Störungen der männlichen Sexual- und Hormonfunktion. Zum Einsatz kommen dabei unter anderem Hormonanalysen, Spermiogramme, Ultraschall sowie eine gezielte körperliche und laborgestützte Diagnostik.
> Testosteronmangel
> Libidoverlust
> Erektionsstörungen
> Unerfüllter Kinderwunsch
Harnwegsdiagnostik
Die Harnwegsdiagnostik umfasst die gezielte Untersuchung der Harnorgane (Nieren, Harnleiter, Blase, Harnröhre und ggf. Prostata), um funktionelle oder strukturelle Veränderungen frühzeitig zu erkennen. Je nach Symptomatik kommen unterschiedliche Verfahren zum Einsatz.
> Fehlbildungen
> Harnsteine
> Harnwegsinfekte
> Blasenentleerungsstörungen
> Harninkontinenz
> Beckenbodendysfunktion

Aktuelle Zahlen
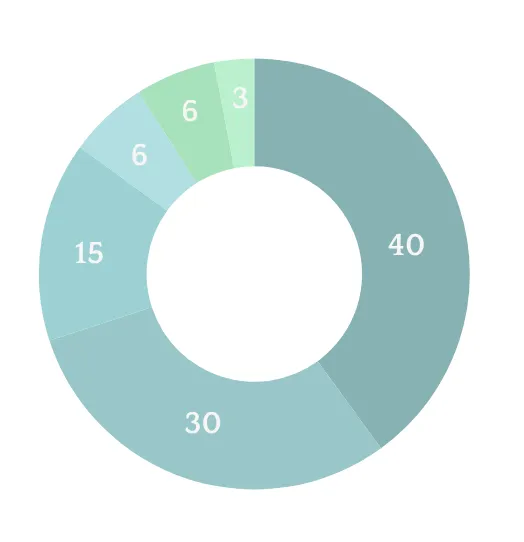
Urologische Tumore

Prostatakarzinom
Die Zahl der Neuerkrankungen übertrifft 60 000 pro Jahr in Deutschland

Blasenkrebs
30 000 Neuerkrankungen jährlich in Deutschland

Nierenkrebs
Mehr als 15.000 Männer und Frauen erkranken jährlich
Hodenkrebs
4000 jüngere Männer erkranken jährlich

Peniskrebs
1000 Männer erkranken jährlich
Früh erkennen
Krebsvorsorge
Die urologische Krebsvorsorge spielt eine zentrale Rolle bei der Früherkennung von Prostata-, Hoden-, Blasen- und Nierenkrebs – Tumorerkrankungen, die bei Männern zu den häufigsten zählen. Besonders relevant ist dabei der Prostatakrebs, der in Deutschland die häufigste Krebserkrankung des Mannes darstellt: Jährlich erkranken über 60.000 Männer, oft zunächst ohne Symptome. Umso wichtiger ist eine frühzeitige Abklärung. Die gesetzliche Vorsorgeuntersuchung beginnt in Deutschland ab dem 45. Lebensjahr und umfasst primär die digitale rektale Untersuchung (DRU). Weitere sinnvolle Maßnahmen wie der PSA-Wert, Ultraschall oder ergänzende Laborwerte sind nicht Teil der gesetzlichen jedoch der privaten Kassenleistung. Eine regelmäßige Vorsorge verbessert die Heilungschancen erheblich – insbesondere, wenn Tumoren in einem frühen, lokal begrenzten Stadium erkannt werden.
Wichtigste Tumorarten
Neben dem Prostatakarzinom umfasst die urologische Krebsvorsorge auch die Früherkennung weiterer Tumorarten: Hodenkrebs, Blasenkrebs, Nierenzellkarzinom und Peniskrebs. Während Hodenkrebs häufiger bei jüngeren Männern zwischen 20 und 40 Jahren auftritt (ca. 4.000 Neuerkrankungen pro Jahr in Deutschland), betrifft Blasenkrebs überwiegend Männer über 60 Jahre – mit etwa 30.000 Neuerkrankungen jährlich. Das Nierenzellkarzinom wird häufig zufällig bei Ultraschalluntersuchungen entdeckt und tritt bei etwa 15.000 Männern und Frauen pro Jahr auf. Ab dem 50. Lebensjahr wird zusätzlich auch eine Darmkrebsvorsorge empfohlen: Neben dem jährlichen Stuhltest auf okkultes Blut (iFOBT) kann ab dem 55. Lebensjahr eine Koloskopie (Darmspiegelung) durchgeführt werden – auch diese Maßnahme ist Bestandteil des gesetzlichen Früherkennungsprogramms.
Anemnese und körperliche Untersuchung
Zu Beginn der Vorsorgeuntersuchung findet ein ausführliches Gespräch mit dem Arzt statt. Dabei geht es um mögliche individuelle Risikofaktoren, wie zum Beispiel eine familiäre Vorbelastung mit Prostatakrebs, den persönlichen Lebensstil (z. B. Rauchen, Ernährung, Bewegung), bereits bekannte Vorerkrankungen sowie aktuelle Beschwerden beim Wasserlassen, der Sexualfunktion oder beim Stuhlgang. Dieses Gespräch ist entscheidend, um eine passende Diagnostik und Betreuung zu planen.
Im Anschluss erfolgt eine körperliche Untersuchung, bei der zunächst das äußere Genitale und die Leistenlymphknoten begutachtet und abgetastet werden. Ein zentraler Bestandteil ist die sogenannte digitale rektale Untersuchung (DRU): Dabei tastet der Arzt die Prostata über den Enddarm ab, um Hinweise auf Vergrößerungen, Verhärtungen oder knotige Veränderungen zu erhalten. Diese Untersuchung dauert nur wenige Sekunden und ist meist nicht schmerzhaft – kann aber entscheidende Hinweise auf mögliche Veränderungen liefern.
laborwerte
Die Labordiagnostik unterstützt die Früherkennung urologischer Tumorerkrankungen und liefert wichtige Hinweise auf Organfunktion und mögliche Risikokonstellationen:
-
Der PSA-Wert (prostataspezifisches Antigen) im Blut kann auf ein Prostatakarzinom hinweisen. Ein erhöhter Wert ist jedoch nicht zwingend ein Hinweis auf Krebs und sollte immer im Kontext weiterer Befunde interpretiert werden. Die Bestimmung ist keine Regelleistung der gesetzlichen Krankenkassen und sollte im Rahmen einer informierten Entscheidung erfolgen.
-
Die Urinuntersuchung, beispielsweise durch Urinteststreifen und Sedimentmikroskopie, kann Hinweise auf Blut, Eiweiß, Leukozyten oder andere Veränderungen geben. Bei unklarer Hämaturie kann eine Urinzytologie durchgeführt werden, um Tumorzellen nachzuweisen.
-
Die Bestimmung von Nierenfunktionswerten wie Kreatinin und die Berechnung der glomerulären Filtrationsrate (eGFR) dienen der Einschätzung der Nierenleistung, insbesondere bei Verdacht auf Nierenzellkarzinom oder Abflussstörungen.
-
Bei erweiterten Fragestellungen oder auffälligen Befunden kann zusätzlich ein kleines oder großes Blutbild sowie die Untersuchung von Tumormarkern (z. B. LDH, Beta-HCG, AFP bei Hodentumoren) angezeigt sein.
Bildgebung
Die bildgebende Diagnostik ermöglicht die direkte Darstellung von Organstrukturen und potenziellen Raumforderungen:
-
Die Ultraschalluntersuchung der Nieren dient dem Nachweis von Raumforderungen, Zysten, Harnstau oder Steinen.
-
Die Sonografie der Harnblase, idealerweise bei gut gefüllter Blase, kann Tumore, Wandverdickungen oder Restharn sichtbar machen.
-
Die Prostatasonografie erlaubt die Größenbestimmung und Beurteilung der inneren Struktur. In bestimmten Fällen kann auch ein transrektaler Ultraschall zur genaueren Darstellung durchgeführt werden.
-
Bei weiterführender Abklärung, insbesondere bei auffälligen Befunden oder unklaren Tastveränderungen, können bildgebende Verfahren wie eine MRT der Prostata oder ein CT der ableitenden Harnwege hinzukommen – diese zählen jedoch nicht zur routinemäßigen Vorsorge.
Zusatzleistungen
Einige, der hier beschriebenen Leistungen der urologischen Krebsvorsorge – wie sie von medizinischen Fachgesellschaften einheitlich empfohlen werden – werden von den gesetzlichen Krankenkassen leider nicht übernommen. Obwohl sie evidenzbasiert und medizinisch sinnvoll sind, gelten sie als individuelle Gesundheitsleistungen (IGeL). Private Krankenkassen übernehmen die Kosten in der Regel vollständig. erfahren Sie mehr zu unseren Leistungen zur Krebsvorsorge.
Persönlicher Gesundheitscheck
Männergesundheit
fokus
Komplettvorsorge
Die urologische Komplettvorsorge ist weit mehr als die gesetzlich empfohlene Krebsfrüherkennung. Sie bietet Männern die Möglichkeit, ihre urologische Gesundheit ganzheitlich beurteilen zu lassen – nicht nur mit Blick auf Tumorerkrankungen wie Prostata-, Hoden-, Blasen- oder Nierenkrebs, sondern auch zur Erkennung funktioneller Störungen, hormoneller Ungleichgewichte und altersbedingter Veränderungen. Ziel ist es, frühzeitig Risiken zu erkennen, gezielt zu handeln und die Lebensqualität langfristig zu erhalten.
bestandteile
Die Komplettvorsorge gliedert sich in vier zentrale Untersuchungsbereiche:
1. Ein ausführliches ärztliches Gespräch zur Erfassung der Krankengeschichte und Risikofaktoren.
2. Eine körperliche Untersuchung inklusive Tastuntersuchung der Prostata.
3. Umfassende Laboranalysen mit Fokus auf Hormonstatus, Prostata, Niere und Entzündung.
4. Bildgebende Verfahren mittels Ultraschall zur Darstellung von Prostata, Nieren, Blase und Hoden
Diese strukturierte Herangehensweise erlaubt eine präzise Bewertung von Organfunktion und Gesundheit – auch in beschwerdefreien Phasen.
Anamnese und körperliche Untersuchung
Zu Beginn der urologischen Komplettvorsorge steht ein ausführliches Gespräch mit dem Arzt – die sogenannte Anamnese. Anders als bei der reinen Krebsfrüherkennung geht es dabei nicht nur um individuelle Risikofaktoren für Prostatakrebs, wie familiäre Vorbelastung oder Lebensstil, sondern auch um viele weitere Aspekte der Männergesundheit. Thematisiert werden zum Beispiel Veränderungen beim Wasserlassen, die Potenz, Libido, nächtlicher Harndrang, chronische Erschöpfung, Harnwegsinfekte, hormonelle Beschwerden oder auch die allgemeine körperliche und geistige Leistungsfähigkeit. Gerade beim alternden Mann können diese Veränderungen schleichend auftreten und bleiben oft lange unbeachtet. Auch Stress, Schlafqualität, Gewicht und Bewegung spielen eine Rolle, da sie viele urologische Erkrankungen direkt beeinflussen können. Dieses Gespräch bildet die Grundlage, um die Vorsorge individuell anzupassen und frühzeitig auf funktionelle, hormonelle oder organische Veränderungen zu reagieren.
An die Anamnese schließt sich eine gründliche körperliche Untersuchung an. Hierbei werden das äußere Genitale und die Leistenregion inspiziert und abgetastet, um etwaige Auffälligkeiten wie Knoten, Zysten oder Schwellungen frühzeitig zu erkennen. Selbstverständlich gehört auch hier die digitale rektale Untersuchung (DRU) der Prostata dazu: Über den Enddarm kann der Arzt die Größe, Festigkeit und Oberflächenstruktur der Prostata beurteilen. Auch wenn diese Untersuchung nur wenige Sekunden dauert, liefert sie oft wertvolle Hinweise – nicht nur im Hinblick auf Prostatakrebs, sondern auch auf gutartige Prostatavergrößerungen, die im Laufe des Lebens bei vielen Männern auftreten. In der erweiterten Vorsorge kann zudem eine umfassendere körperliche Bewertung stattfinden – etwa der Hoden, des Perinealbereichs oder der Bauchregion – je nach individueller Symptomatik oder Auffälligkeiten in der Anamnese.
Laborwerte
Ein zentraler Bestandteil der urologischen Komplettvorsorge ist die Labordiagnostik, die wichtige Hinweise auf Tumorerkrankungen, Hormonstörungen und Organfunktionen liefern kann.
- PSA: Besonders im Fokus steht dabei der PSA-Wert (prostataspezifisches Antigen), ein Eiweiß, das von der Prostata gebildet wird. Er kann bei Prostatakrebs, aber auch bei gutartigen Prostatavergrößerungen oder Entzündungen erhöht sein. Ein erhöhter PSA-Wert bedeutet nicht automatisch eine Krebserkrankung, kann aber ein wertvoller Hinweis sein – besonders bei wiederholter Messung und individueller Verlaufskontrolle. Aus diesem Grund wird der PSA-Test, obwohl er nicht zur gesetzlichen Vorsorge gehört, von urologischen Fachgesellschaften empfohlen, wenn der Patient zuvor ausführlich aufgeklärt wurde.
- Testosteron, LH, FSH, SHBG: Neben dem PSA-Wert wird häufig der Testosteronspiegel bestimmt, insbesondere bei Symptomen wie Libidoverlust, Müdigkeit, Potenzstörungen oder Muskelabbau. Dabei kann zusätzlich das freie Testosteron sowie die übergeordneten Steuerhormone LH (Luteinisierendes Hormon) und FSH (Follikelstimulierendes Hormon) analysiert werden, um die Funktion der Hoden und der hormonellen Regulation aus der Hirnanhangsdrüse differenziert zu beurteilen. Auch SHBG (Sexualhormon-bindendes Globulin) kann zur Interpretation hinzugezogen werden.
- Nierenfunktion: Zur Einschätzung der Nierenfunktion dienen Werte wie Kreatinin und die daraus berechnete glomeruläre Filtrationsrate (eGFR). Diese geben Aufschluss darüber, wie gut die Nieren das Blut filtern – ein zentraler Aspekt, insbesondere bei der Planung weiterer Therapien oder zur Früherkennung stiller Nierenerkrankungen.
- Die Urinuntersuchung gehört ebenfalls zur Routine. Sie kann frühzeitig Blut, Entzündungszeichen, Eiweiß oder Zucker im Urin nachweisen. In speziellen Fällen, etwa bei auffälligem oder wiederholtem Blut im Urin, kann ergänzend eine Urinzytologie durchgeführt werden, um Tumorzellen der Harnblase oder oberen Harnwege nachzuweisen.
- Ergänzend kann die Bestimmung allgemeiner Stoffwechselparameter wie Blutzucker, Langzeitzucker (HbA1c), Cholesterinwerte, Triglyzeride oder Leberwerte sinnvoll sein, um begleitende Risiken wie Diabetes, Fettstoffwechselstörungen oder Lebererkrankungen zu erfassen, die auch Einfluss auf die urologische Gesundheit haben können.
- Spezielle Tumormarker: Je nach klinischer Fragestellung oder bestehendem Verdacht können auch spezielle Tumormarker bestimmt werden, zum Beispiel AFP (Alpha-Fetoprotein), Beta-HCG oder LDH bei Verdacht auf Hodentumoren. Diese Marker spielen vor allem bei jüngeren Männern mit tastbaren Veränderungen oder unklaren Befunden eine Rolle und können auch zur Therapiekontrolle eingesetzt werden.
In der Summe ermöglicht die gezielte Laboranalyse ein differenziertes Bild des urologischen Gesundheitszustandes – und trägt entscheidend dazu bei, Risiken frühzeitig zu erkennen und individuelle Therapiestrategien zu entwickeln.
Bildgebung
-
Die bildgebende Diagnostik mittels Ultraschall ist fester Bestandteil jeder Komplettvorsorge. Dabei untersuchen wir:
-
Nieren auf Raumforderungen, Harnstau oder Steine
-
Blase, insbesondere auf Restharn, Wandveränderungen oder Tumorhinweise
-
Prostata in Bezug auf Volumen, Struktur und eventuelle Vergrößerung
-
Hoden, um Zysten, Verhärtungen oder Tumoren auszuschließen
-
für wen ist die komplettvorsorge sinnvoll?
Eine urologische Komplettvorsorge ist besonders empfehlenswert für Männer ab dem 40. bis 45. Lebensjahr – unabhängig davon, ob bereits Beschwerden bestehen oder nicht. Gerade in dieser Lebensphase beginnen viele Veränderungen im Körper schleichend und werden häufig erst spät wahrgenommen. Auch jüngere Männer mit einer familiären Vorbelastung, etwa Prostatakrebs beim Vater oder Onkel, profitieren von einer frühzeitigen Abklärung. Ebenso sinnvoll ist die Vorsorge bei unspezifischen Symptomen wie anhaltender Erschöpfung, Libidoverlust, Schlafproblemen oder erhöhtem Stress – denn diese Beschwerden können durchaus urologische Ursachen haben.
- Im Rahmen der Untersuchung können urologische Tumorerkrankungen wie Prostatakrebs, Blasenkrebs, Hodentumoren oder Nierenkrebs frühzeitig erkannt werden – oft lange bevor erste Symptome auftreten. Dies ist besonders wichtig, da viele dieser Erkrankungen im Frühstadium sehr gut behandelbar sind und sich die Prognose durch eine frühe Diagnose erheblich verbessert.
- Darüber hinaus können hormonelle Veränderungen festgestellt werden, wie ein altersbedingter Testosteronmangel (Andropause). Dieser kann sich unter anderem durch verminderte Leistungsfähigkeit, Muskelabbau, depressive Verstimmungen oder sexuelle Funktionsstörungen äußern. Die Labordiagnostik ermöglicht hier eine gezielte Beurteilung und gegebenenfalls Einleitung einer Hormontherapie.
- Auch funktionelle Störungen wie Erektionsprobleme oder eine gestörte Blasenentleerung können im Rahmen der Komplettvorsorge erkannt und eingeordnet werden. Häufig sind diese Symptome Ausdruck eines komplexeren Zusammenspiels von Gefäß-, Nerven- oder Hormonveränderungen, die durch eine frühzeitige Diagnose gut behandelbar sind.
- Ein weiteres wichtiges Feld sind strukturelle Veränderungen – etwa eine gutartige Prostatavergrößerung, die mit zunehmendem Alter bei vielen Männern auftritt und zu Beschwerden beim Wasserlassen führen kann. Aber auch Zysten in der Niere, Harnstauungen oder erste Anzeichen einer Nierenschädigung können durch die Ultraschalluntersuchung und ergänzende Laborwerte sichtbar gemacht werden.
- Nicht zuletzt spielt auch das Thema Harninkontinenz eine Rolle – sei es in Form von ungewolltem Harnverlust bei körperlicher Belastung, plötzlich auftretendem Harndrang oder nächtlichem Wasserlassen. Diese Beschwerden werden oft tabuisiert, lassen sich jedoch mit der richtigen Diagnostik und Therapie deutlich verbessern.
hormonelle abklärung
Andrologie
fokus
Testosteronmangel
Der männliche Körper unterliegt im Laufe des Lebens natürlichen hormonellen Veränderungen – insbesondere im Hinblick auf das Testosteron, das wichtigste männliche Sexualhormon. Bereits ab dem 30. Lebensjahr beginnt der Testosteronspiegel bei vielen Männern langsam, aber stetig zu sinken – in der Regel um etwa 1–2 % pro Jahr. Dieser physiologische Rückgang kann bei manchen Männern zu einem spürbaren Hormonmangel führen, der auch als Teil des sogenannten „alternden Mannes“ oder der Andropause diskutiert wird. Betroffen sind insbesondere Männer ab dem mittleren Lebensalter, wobei die Ausprägung individuell sehr unterschiedlich ist.
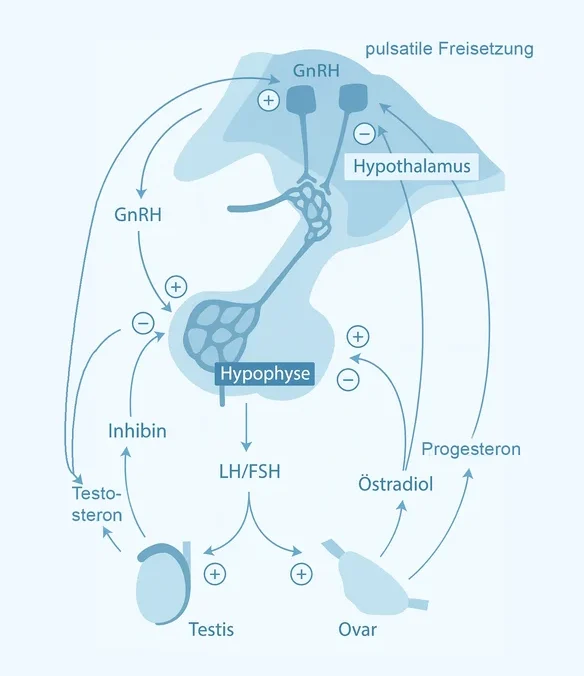
wie entsteht testosteron?
Testosteron wird überwiegend in den Leydig-Zellen der Hoden gebildet, ein kleinerer Anteil entsteht in der Nebennierenrinde. Die Produktion wird zentral gesteuert: Im Hypothalamus des Gehirns wird GnRH (Gonadotropin-Releasing-Hormon) ausgeschüttet, das wiederum in der Hypophyse (Hirnanhangsdrüse) die Freisetzung der Hormone LH (Luteinisierendes Hormon) und FSH (Follikelstimulierendes Hormon) stimuliert. LH wirkt auf die Leydig-Zellen und regt dort die Testosteronproduktion an. Über einen sogenannten negativen Rückkopplungsmechanismus reguliert sich dieses System selbst: Hohe Testosteronspiegel hemmen die weitere Ausschüttung von GnRH und LH.
Dieser hormonelle Schaltkreis, auch hypothalamisch-hypophysär-gonadale Achse genannt, ist empfindlich gegenüber Störungen – sei es durch Stress, Schlafmangel, Erkrankungen oder bestimmte Medikamente.
Typische symptome eines testosteronmangels
-
Antriebslosigkeit und chronische Erschöpfung
-
Libidoverlust und sexuelle Unlust
-
Potenzprobleme oder erektile Dysfunktion
-
Abnahme von Muskelmasse und -kraft
-
Zunahme des Körperfetts
-
Konzentrations- und Gedächtnisstörungen
-
Reizbarkeit, Stimmungsschwankungen, ggf. depressive Verstimmung
Diese Symptome entwickeln sich oft schleichend und werden zunächst als normale Alterserscheinungen fehlgedeutet.
funktionen von testosteron
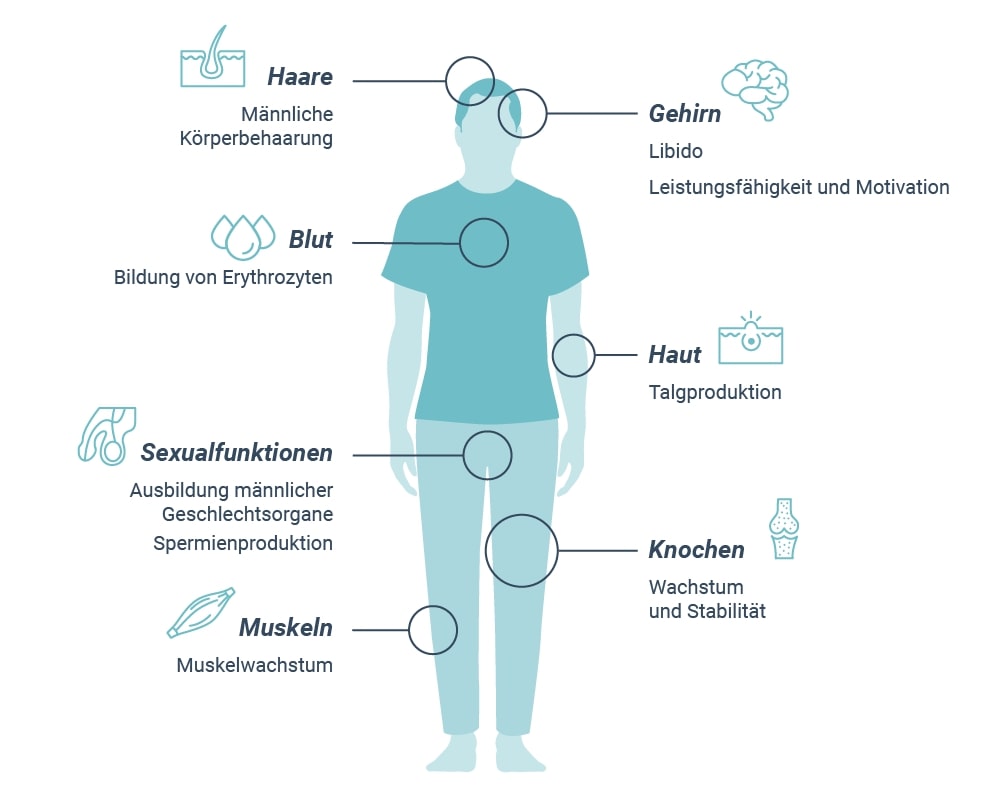
Quelle:https://www.hormonspezialisten.de/sexualhormone/testosteron/funktionen/
diagnostik
Ein Testosteronmangel lässt sich durch eine einfache Blutuntersuchung feststellen. Entscheidend ist die Messung des Gesamttestosterons, möglichst morgens zwischen 7 und 10 Uhr, da die Werte tageszeitabhängig schwanken. In bestimmten Fällen erfolgt zusätzlich die Bestimmung des freien Testosterons, SHBG (Sexualhormon-bindendes Globulin) und weiterer Hormone wie LH, FSH und Prolaktin, um die Ursache genauer einzuordnen (primärer vs. sekundärer Hypogonadismus).
natürliche einflussmöglichkeiten
In vielen Fällen lässt sich der Hormonhaushalt auch durch Lebensstiländerungen positiv beeinflussen. Dazu gehören:
-
Ausreichend Schlaf (mind. 7–8 Stunden)
-
Körperliche Aktivität, v. a. Krafttraining
-
Gesunde Ernährung (z. B. Eiweiß, Zink, Vitamin D, Omega-3)
-
Stressabbau (z. B. durch Entspannungstechniken)
-
Normalgewicht halten oder reduzieren
-
Verzicht auf Alkohol und Nikotin
Diese Maßnahmen können nicht nur den natürlichen Testosteronspiegel stabilisieren, sondern verbessern auch das allgemeine Wohlbefinden und die Lebensqualität spürbar.
medikamentöse therapie
Liegt ein gesicherter, behandlungsbedürftiger Mangel vor, kann eine Testosteronersatztherapie in Betracht gezogen werden. Diese erfolgt z. B. als Gel, Injektion oder Pflaster. Ziel ist es, den Hormonspiegel in den physiologischen Bereich zu bringen und damit Beschwerden zu lindern. Die Behandlung muss durch regelmäßige Kontrollen begleitet werden, z. B. Blutbild, Prostatauntersuchung und Testosteronspiegel.
Wichtig: Nicht jeder niedrige Wert muss behandelt werden – entscheidend sind immer die Beschwerden des Patienten und die Gesamtsituation.
hormonelle abklärung
Libidoverlust
fokus
Sexuelle Lust
Ein Rückgang des sexuellen Verlangens ist ein Phänomen, das viele Männer im Laufe ihres Lebens erleben – besonders im mittleren bis höheren Lebensalter. In vielen Fällen ist diese Veränderung vorübergehend oder altersphysiologisch erklärbar. Wenn die sexuelle Lust jedoch dauerhaft nachlässt, gar nicht mehr vorhanden ist oder dadurch das persönliche Wohlbefinden sowie die Partnerschaft belastet werden, kann eine behandlungsbedürftige Libidostörung vorliegen.
Das Thema ist für viele Männer mit Scham besetzt, wird selten offen angesprochen – dabei ist der Libidoverlust in der Praxis ein häufiges Beschwerdebild. Nicht nur hormonelle Veränderungen wie ein sinkender Testosteronspiegel mit zunehmendem Alter (Andropause), sondern auch psychische Belastungen, chronischer Stress, Beziehungskonflikte oder unerwünschte Wirkungen von Medikamenten können den Sexualtrieb negativ beeinflussen.
mögliche symptome
-
Deutlich vermindertes oder fehlendes sexuelles Interesse
-
Keine sexuellen Fantasien oder Gedanken mehr
-
Reduzierte Reaktion auf erotische Reize
-
Kein Wunsch nach sexueller Aktivität – auch in der Partnerschaft
-
Häufig kombiniert mit Erektionsstörungen
Diagnostik
Die Ursachen einer Libidostörung sind vielschichtig – deshalb ist eine ganzheitliche und strukturierte Diagnostik wichtig. Diese umfasst sowohl medizinische als auch psychosoziale Faktoren und ermöglicht eine gezielte, individuelle Therapieplanung.
Anamnese / ärztliches Gespräch:
-
Detaillierte Erhebung der Lebenssituation, Belastungsfaktoren, Schlafqualität, Stress, Erkrankungen
-
Fragen zum Sexualverhalten, der Partnerschaft und dem zeitlichen Verlauf der Beschwerden
-
Erfassung von Medikamenteneinnahme, insbesondere Antidepressiva oder blutdrucksenkende Mittel
Körperliche Untersuchung:
-
Beurteilung des allgemeinen körperlichen Zustands
-
Inspektion und Palpation des äußeren Genitals zur Beurteilung von Hoden, Penis und sekundären Geschlechtsmerkmalen
Hormonelle Blutuntersuchungen:
-
Gesamttestosteron: Primärer Marker für männliche Sexualhormone (morgendliche Nüchternabnahme empfohlen)
-
Freies Testosteron und SHBG (Sexualhormon-bindendes Globulin) zur Beurteilung der biologisch aktiven Hormonfraktion
-
LH und FSH zur Unterscheidung zwischen primärem und sekundärem Hypogonadismus
-
Prolaktin zur Abklärung möglicher hormoneller Dysregulation z. B. durch gutartige Hypophysentumoren
Erweiterte Diagnostik bei Bedarf:
-
-
Psychologische oder sexualmedizinische Beratung
-
Ausschluss organischer Ursachen (z. B. Stoffwechselerkrankungen, neurologische Störungen)
-
Fragebögen wie z. B. der IIEF-Score (International Index of Erectile Function)
-
Stadien

https://www.universimed.com/ch
natürliche einflussmöglichkeiten
Ein nachlassendes sexuelles Verlangen muss nicht immer medizinisch behandelt werden – häufig lässt sich die Libido durch natürliche Maßnahmen spürbar verbessern. Eine zentrale Rolle spielt ein gesunder Lebensstil: Regelmäßige Bewegung, insbesondere Ausdauersport und Krafttraining, steigern nicht nur die Durchblutung, sondern fördern auch die Hormonproduktion, darunter Testosteron. Eine ausgewogene Ernährung mit ausreichend Zink, Vitamin D und gesunden Fetten unterstützt die hormonelle Balance.
Ebenso wichtig sind ausreichend Schlaf und Stressabbau, denn chronischer Stress und Übermüdung wirken sich direkt negativ auf das sexuelle Verlangen aus. Auch der bewusste Umgang mit Genussmitteln wie Alkohol und Nikotin kann helfen, die Libido zu stärken. Nicht zuletzt kann eine offene Kommunikation in der Partnerschaft und das Wiederentdecken gemeinsamer Intimität neue Impulse geben.
medikamentöse therapie
Wenn psychologische, partnerschaftliche oder hormonelle Ursachen ausgeschlossen oder behandelt wurden, kann in einzelnen Fällen auch eine medikamentöse Unterstützung erwogen werden. Dazu zählen vor allem:
-
Testosteronersatztherapie, wenn ein nachgewiesener Hormonmangel vorliegt
-
Phosphodiesterase-5-Hemmer (wie Sildenafil), vor allem bei gleichzeitigen Erektionsstörungen
-
Off-Label-Medikamente (z. B. Dopaminagonisten), in seltenen Ausnahmefällen
Wichtig: Eine medikamentöse Behandlung sollte immer erst dann in Erwägung gezogen werden, wenn andere Ursachen abgeklärt und behandelt wurden. Sie stellt nicht die erste Wahl, sondern eher den letzten Schritt dar – und gehört in die Hände erfahrener Fachärzt*innen.
hormonelle abklärung
Erektile Dysfunktion
fokus
Erektionsstörungen
Erektionsstörungen sind ein weit verbreitetes, jedoch oft tabuisiertes Thema. Etwa jeder fünfte Mann über 30 ist im Laufe seines Lebens zumindest zeitweise betroffen – mit zunehmendem Alter steigt die Häufigkeit deutlich an. In der Altersgruppe ab 50 leiden bereits bis zu 50 % der Männer an einer mehr oder weniger ausgeprägten erektilen Dysfunktion (ED). Dabei handelt es sich um die andauernde oder wiederkehrende Unfähigkeit, eine für den Geschlechtsverkehr ausreichende Erektion zu erreichen oder aufrechtzuerhalten – über einen Zeitraum von mindestens sechs Monaten.
Neben der körperlichen Komponente spielen bei der ED auch emotionale und partnerschaftliche Aspekte eine große Rolle. Oft entsteht ein belastender Kreislauf aus Versagensängsten, Rückzug und zunehmendem Leidensdruck, der sich negativ auf Lebensqualität, Selbstwertgefühl und Beziehung auswirken kann.
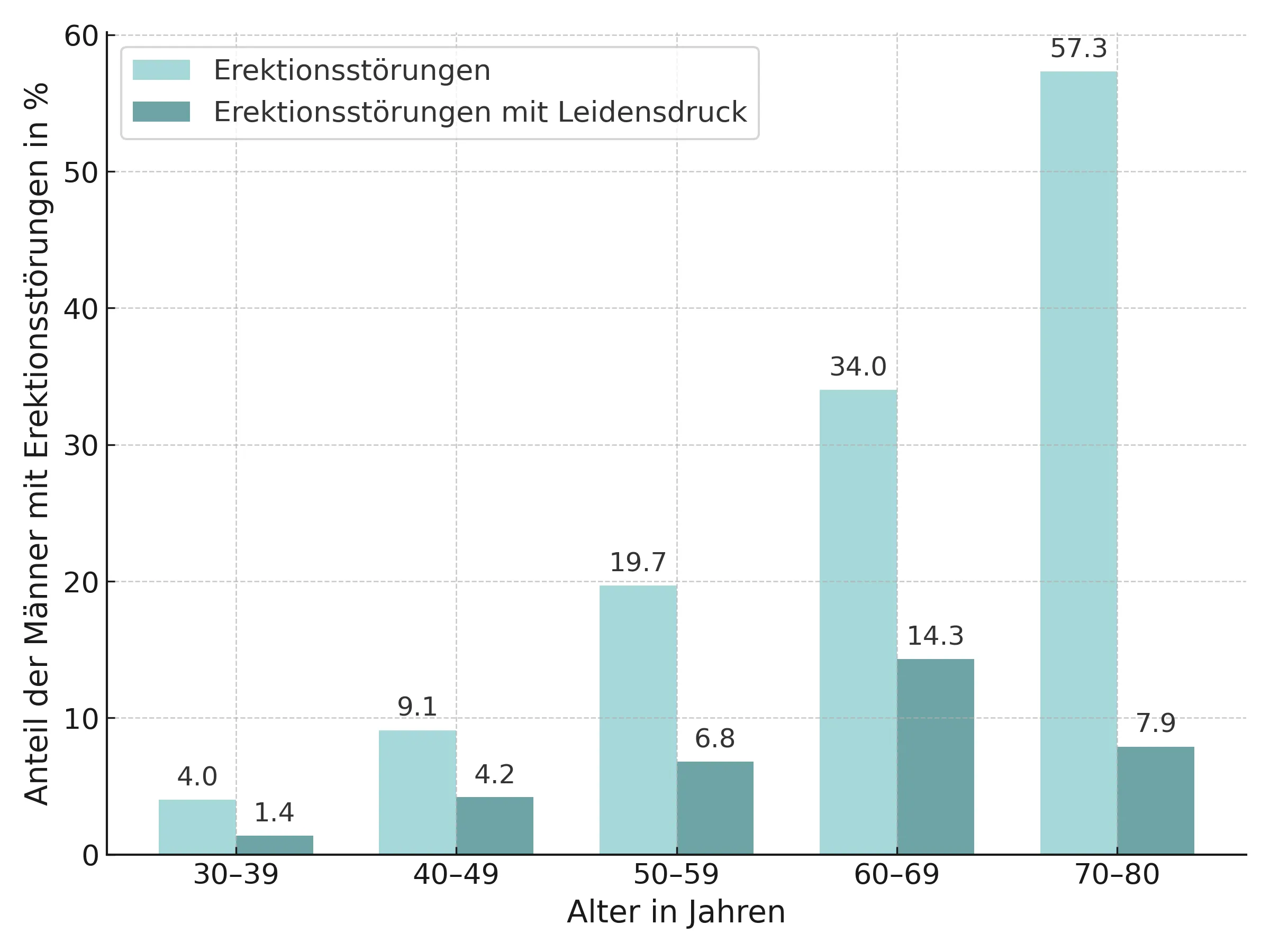
nach https://www.maennergesundheit.info/
Typische Symptome
-
Ausbleiben oder Abschwächen der Erektion trotz sexueller Erregung
-
Zunahme von Versagens- oder Erwartungsängsten
-
Reduktion spontaner nächtlicher oder morgendlicher Erektionen
-
Rückzug aus sexuellen Aktivitäten, Spannungen in der Partnerschaft
anatomie der Erektion
Die Erektion ist ein Zusammenspiel von Nerven, Blutgefäßen und Hormonen. Durch sexuelle Reize werden Nervenimpulse ausgelöst, die zur Freisetzung von Botenstoffen wie Stickstoffmonoxid führen – diese entspannen die Blutgefäße im Penis. So fließt mehr Blut in die Schwellkörper, während der Abfluss verringert wird, wodurch der Penis steif wird.
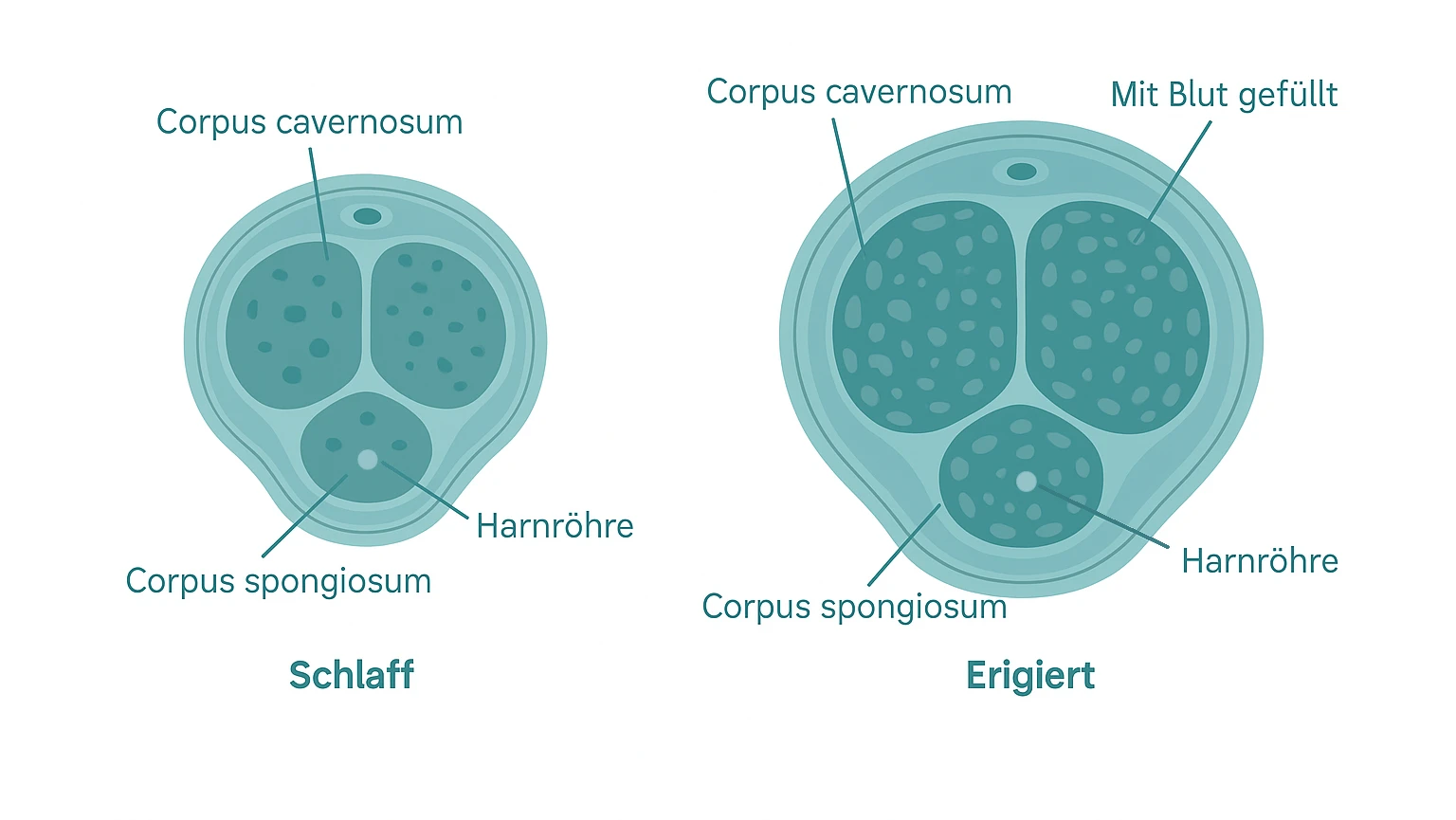
Anatomie der Erektion nach https://www.medi-karriere.de/wiki/erektion/
Mögliche Ursachen
In etwa 70 % der Fälle liegen organische Ursachen einer Erektilen Dysfunktion zugrunde, während psychische Faktoren rund 30 % ausmachen. Letztere sind zwar zahlenmäßig geringer, aber in ihrer Wirkung keineswegs zu unterschätzen, da sie oft den Leidensdruck zusätzlich verstärken und mit organischen Auslösern kombiniert auftreten können.
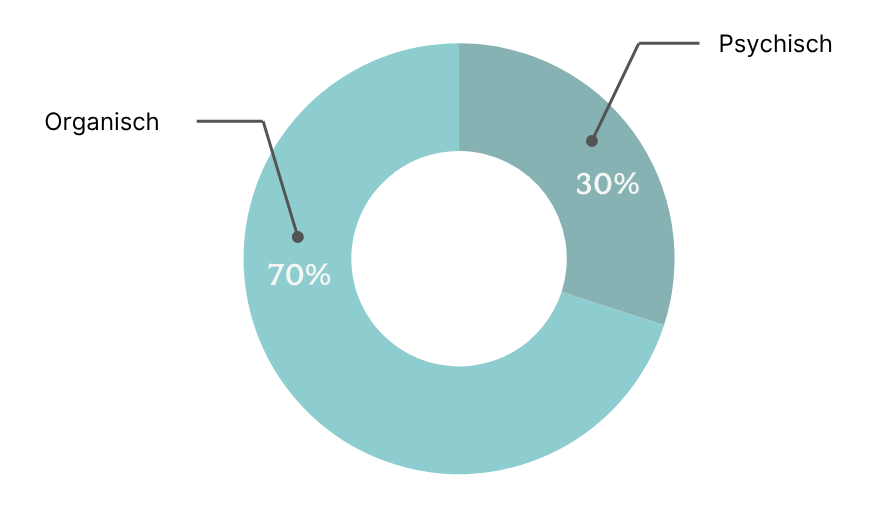
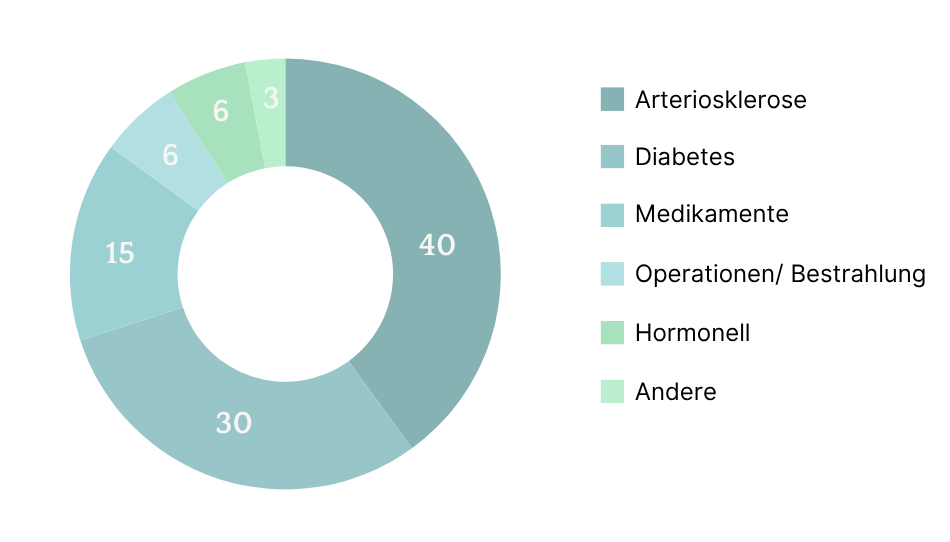
Zu den häufigsten organischen Ursachen zählen Gefäßerkrankungen wie die Arteriosklerose, bei der verengte Blutgefäße die Durchblutung des Penis beeinträchtigen. Auch ein schlecht eingestellter Diabetes mellitus – insbesondere über längere Zeiträume – kann die Nerven und Gefäße schädigen und zu einer Erektionsstörung führen. Ein Testosteronmangel oder andere hormonelle Dysbalancen spielen ebenfalls eine Rolle. Nicht zu unterschätzen sind zudem mögliche Nebenwirkungen von Medikamenten, etwa Betablockern oder Antidepressiva. Darüber hinaus kann eine Erektile Dysfunktion auch ein Frühzeichen kardiovaskulärer Erkrankungen sein – sie gilt in vielen Fällen als Warnsignal für ein erhöhtes Risiko für Herzinfarkt oder Schlaganfall.
Neben den körperlichen Ursachen können psychische Belastungen, wie Depressionen, chronischer Stress oder ungelöste Konflikte ebenfalls zu einer Beeinträchtigung der sexuellen Funktion führen. Oft besteht ein komplexes Zusammenspiel mehrerer Faktoren, das individuell betrachtet werden muss.
Organische ursachen
diagnostik
Die Abklärung einer Erektilen Dysfunktion erfolgt strukturiert und umfasst mehrere Ebenen, um sowohl organische als auch psychogene Ursachen möglichst präzise einzugrenzen. Im Zentrum steht zunächst ein ausführliches Anamnesegespräch, in dem neben bestehenden Beschwerden auch Lebensstilfaktoren, Vorerkrankungen, die Medikamenteneinnahme sowie die psychische und partnerschaftliche Situation erfasst werden. Hierbei kann der standardisierte IIEF-Fragebogen (International Index of Erectile Function) ergänzend eingesetzt werden, um die Ausprägung und den Schweregrad der Störung besser einordnen zu können.
Darauf folgt eine hormonelle Blutuntersuchung, bei der insbesondere das Gesamttestosteron sowie das freie Testosteron bestimmt werden. Zusätzlich werden häufig die Werte für LH (Luteinisierendes Hormon), FSH (Follikelstimulierendes Hormon), Prolaktin und das SHBG (Sexualhormon-bindendes Globulin) analysiert, um mögliche hormonelle Ursachen wie einen Testosteronmangel oder eine Störung der Hormonachse zu erkennen.
Ein zentraler Bestandteil der Diagnostik bei Verdacht auf eine organische Ursache ist die Penis-Duplex-Sonographie (Farbdoppler-Sonographie). Dabei wird mittels Ultraschall die arterielle Durchblutung sowie der venöse Abfluss im Schwellkörper untersucht – wichtig zur Abklärung einer arteriellen Minderperfusion oder eines venösen Lecks. Diese Untersuchung erfolgt teils in Kombination mit einer medikamentös induzierten Erektion zur besseren Beurteilbarkeit.
Zur Differenzierung zwischen organischen und psychogenen Störungen kann ergänzend ein RigiScan-Test durchgeführt werden. Dabei wird über mehrere Nächte hinweg das Vorhandensein und die Qualität nächtlicher Erektionen gemessen. Gesunde nächtliche Erektionen sprechen meist gegen eine primär organische Ursache.
Da die Erektionsstörung auch ein Hinweis auf eine beginnende oder bestehende kardiovaskuläre Erkrankung sein kann, wird zusätzlich eine Herz-Kreislauf-Risikoanalyse empfohlen. Dazu gehören etwa die Erhebung klassischer Risikofaktoren (wie Bluthochdruck, Lipidstatus, Rauchen) sowie bei Bedarf eine internistische Mitbeurteilung.
natürliche einflussmöglichkeiten
In vielen Fällen lässt sich die erektile Dysfunktion auch durch Lebensstiländerungen positiv beeinflussen. Dazu gehören:
-
Bewegung & Sport: Regelmäßiges Ausdauertraining fördert die Gefäßgesundheit und Durchblutung.
-
Gesunde Ernährung: Mediterrane Kost mit viel Gemüse, gesunden Fetten und wenig Zucker unterstützt den Hormonhaushalt.
-
Gewichtsreduktion: Übergewicht senkt den Testosteronspiegel und verschlechtert die Durchblutung.
-
Rauchstopp & Alkoholkarenz: Verbessern nachhaltig die Gefäßfunktion.
-
Stressabbau: Durch Achtsamkeit, Entspannungstechniken oder psychologische Unterstützung.
-
Ausreichend Schlaf: Unterstützt hormonelle Balance und Regeneration.
therapie
Die Behandlung richtet sich nach Ursache und Schweregrad. Möglich sind:
-
PDE-5-Hemmer (z. B. Sildenafil/Viagra, Tadalafil) – zur Unterstützung der natürlichen Erektion
-
Hormontherapie, z. B. bei Testosteronmangel
-
Psychologische oder sexualtherapeutische Begleitung
-
Moderne Verfahren wie fokussierte Stoßwellentherapie (ESWT) zur Durchblutungsförderung
-
In Einzelfällen: Vakuumhilfen, Injektionstherapien oder operative Lösungen (Penisprothese)
Die frühzeitige Abklärung durch erfahrene Fachärzt*innen ist entscheidend – nicht nur zur Behandlung der Symptomatik, sondern auch zur Erkennung möglicher zugrundeliegender Erkrankungen.
Unerfüllter Kinderwunsch
Aktuelle Zahlen
%

15-20% aller Paare in Deutschland bleiben ungewollt kinderlos trotz regelmäßigem Geschlechtsverkehr über mindestens ein Jahr

Jährlich suchen ca. 40.000–50.000 Paare medizinische Hilfe in reproduktionsmedizinischen Zentren
%

Bei 30-40% liegt die Ursache der Kinderlosigkeit allein beim Mann
Fokus
Kinderwunsch
Ein unerfüllter Kinderwunsch betrifft in Deutschland etwa 15–20 % aller Paare – das entspricht etwa jedem sechsten Paar, das über ein Jahr hinweg trotz regelmäßigem, ungeschütztem Geschlechtsverkehr nicht schwanger wird. Die Ursachen sind vielfältig und verteilen sich etwa gleichmäßig auf Männer und Frauen. Während lange Zeit überwiegend die Frau im Fokus der Diagnostik stand, ist heute bekannt, dass in etwa der Hälfte der Fälle auch der Mann betroffen ist – sei es als alleiniger Auslöser oder als mitverantwortlicher Faktor. Die Reproduktionsmedizin hat in den letzten Jahren große Fortschritte gemacht, dennoch bleibt der Kinderwunsch für viele Paare ein sensibles Thema, das nicht nur medizinische, sondern auch emotionale und partnerschaftliche Aspekte umfasst.
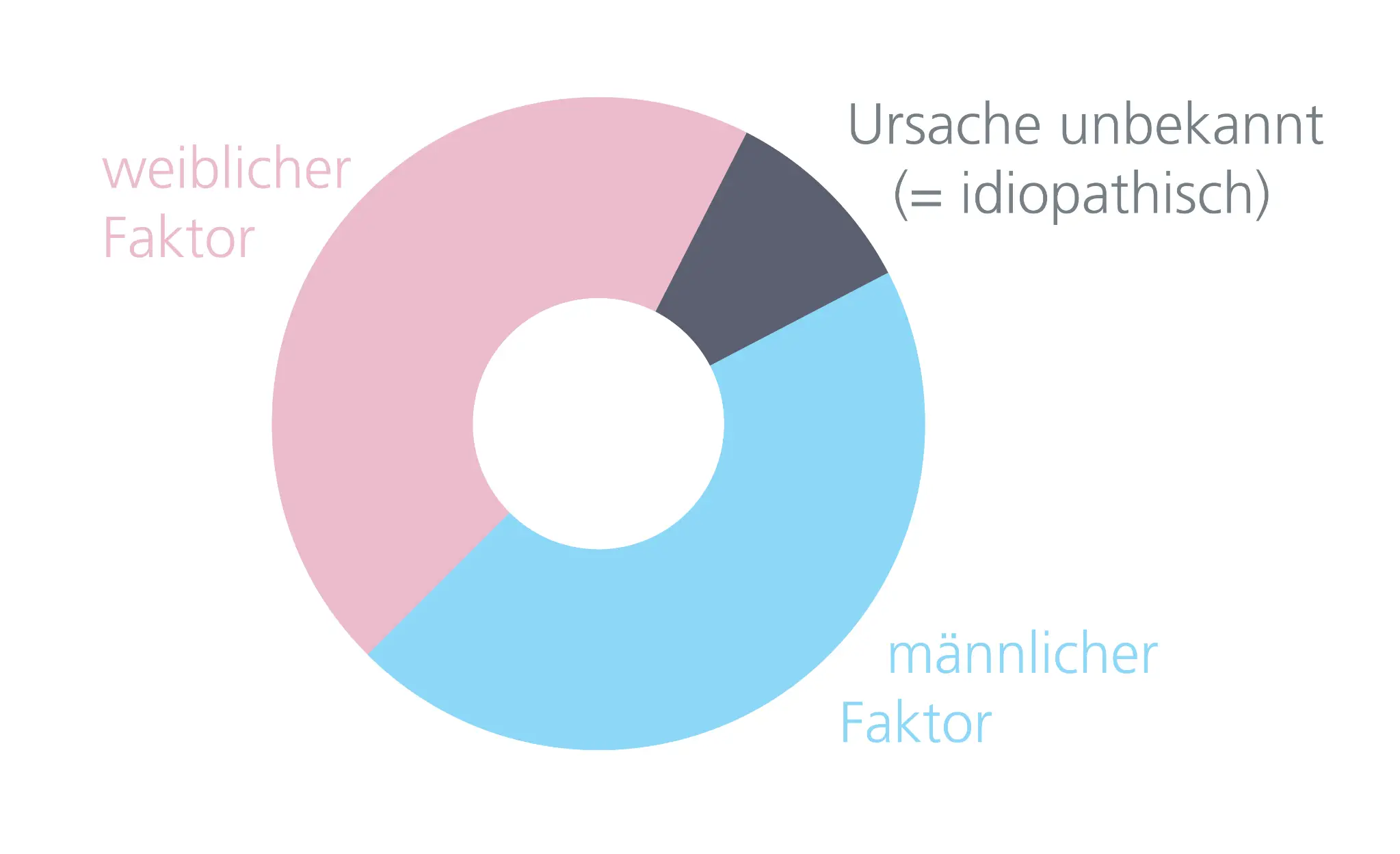
nach https://www.ivf.at/kinderwunsch.php?c=ursachen-kinderlosigkeit
Rolle des Mannes
In rund 30–40 % der Fälle ist der Mann allein verantwortlich für die ausbleibende Schwangerschaft, in weiteren 10–20 % liegt eine kombinierte Problematik beider Partner vor. Damit spielt der Mann in etwa jedem zweiten Fall eine entscheidende Rolle. Eine Analyse der Spermienqualität (Spermiogramm) zeigt, dass bis zu 60 % der untersuchten Männer Abweichungen von den Normwerten der Weltgesundheitsorganisation (WHO) aufweisen. Häufig handelt es sich um eine zu geringe Anzahl, eingeschränkte Beweglichkeit oder fehlerhafte Form der Spermien. Auch das Alter spielt eine Rolle: Männer, die sich einer Diagnostik unterziehen, sind im Durchschnitt zwischen 35 und 38 Jahre alt, was bei bestimmten Ursachen die Fruchtbarkeit zusätzlich beeinträchtigen kann.
Spermakrise: Was steckt dahinter?
Forscher:innen aus Israel haben in einer umfassenden Analyse von 185 Studien aus den letzten 45 Jahren festgestellt, dass die Spermienkonzentration bei Männern in westlichen Industrienationen um mehr als 50 % gesunken ist. Die Ursachen sind noch nicht eindeutig geklärt, aber man vermutet, dass hormonaktive Umweltschadstoffe wie Pestizide oder Weichmacher eine wichtige Rolle spielen.
Die Spermienzahl ist ein sensibler Indikator für die männliche Fruchtbarkeit – aber auch für die allgemeine Gesundheit einer Bevölkerung. Eine niedrige Qualität des Ejakulats wird mit einem höheren Risiko für Hodenkrebs, Fehlbildungen der Geschlechtsorgane und vermehrte Fruchtbarkeitsprobleme in Verbindung gebracht. Kritisch ist dabei vor allem die frühe Entwicklung im Mutterleib: Chemikalien wie Pestizide, Weichmacher oder Zigarettenrauch können das hormonelle Gleichgewicht stören und die Entwicklung der Geschlechtsorgane negativ beeinflussen.
In Deutschland fehlt es bislang an flächendeckenden Statistiken zur männlichen Unfruchtbarkeit. Da viele Männer gar nicht regelmäßig ärztlich untersucht werden, bleiben viele Fälle unentdeckt. Traditionell konzentrieren sich Kinderwunschzentren und die Diagnostik oft auf die Frau. Der Mann gibt häufig „nur“ eine Samenprobe ab – wird aber in Diagnostik und Therapie nicht gleichberechtigt betrachtet. Dabei zeigt die Quarks-Analyse: in mindestens der Hälfte aller Fälle ist der Mann entweder allein oder mitbeteiligt an der Fruchtbarkeitsstörung.
Für Männer bedeutet das: Ein einfaches Spermiogramm kann schon viel Aufschluss geben — über Konzentration, Beweglichkeit und Form der Spermien. Ob alternative Ursachen wie hormonelle Störungen, genetische Faktoren oder Varikozelen vorliegen, kann durch weitere Diagnostik – z. B. Ultraschall, Hormontests oder genetische Untersuchungen – geklärt werden. Leider wird dies häufig zu spät oder gar nicht initiiert.
Anatomie: Das Spermium
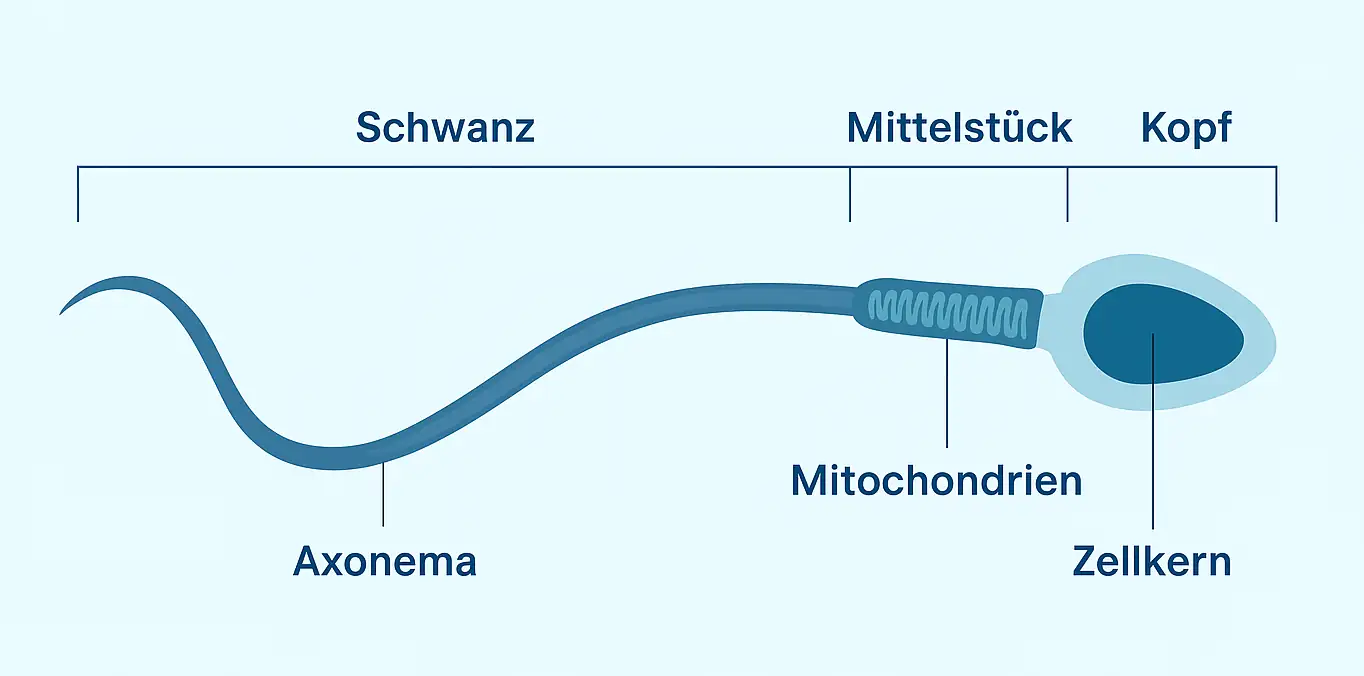
nach https://www.medi-karriere.de/wiki/spermien/
Männliche Fruchtbarkeit

Deutsche Gesellschaft für Urologie, Abteilung für Andrologie Uniklinik Münster
Die Ursachen auf männlicher Seite sind vielfältig. Störungen der Spermienproduktion gehören zu den häufigsten Gründen – entweder durch genetische Veränderungen, hormonelle Dysbalancen oder durch negative Umwelteinflüsse wie Hitze, Toxine oder Strahlung. Varikozelen (Krampfadern im Hodenbereich) können die Temperaturregulation im Hoden stören und die Spermienqualität negativ beeinflussen. Weitere mögliche Ursachen sind Infektionen (z. B. Chlamydien), Blockaden der Samenleiter, frühere Operationen, Hormonmangel (z. B. Testosteron) oder angeborene Fehlbildungen. Auch Lebensstilfaktoren wie Rauchen, übermäßiger Alkoholkonsum, starkes Übergewicht und chronischer Stress wirken sich negativ auf die Spermatogenese aus.
Diagnostik
Die Abklärung beim Mann beginnt mit einem ausführlichen Anamnesegespräch über Krankengeschichte, Lebensstil, Beruf und Vorerkrankungen. Im Zentrum der Diagnostik steht das Spermiogramm, bei dem die Anzahl, Beweglichkeit und Form der Spermien mikroskopisch untersucht werden. Ergänzend kann eine hormonelle Untersuchung (z. B. LH, FSH, Testosteron, Prolaktin) Aufschluss über die hormonelle Steuerung der Spermienbildung geben. Mittels Hodensonografie (Ultraschall) lassen sich anatomische Ursachen wie Varikozelen oder Tumoren feststellen. In bestimmten Fällen ist eine genetische Diagnostik sinnvoll, etwa bei stark eingeschränkter oder fehlender Spermienproduktion. Bei Verdacht auf Verschluss der Samenleiter kann zusätzlich eine biochemische Analyse der Samenflüssigkeit erfolgen. Auch Infektionen des Genitaltrakts werden durch Mikrobiologie oder PCR-Verfahren ausgeschlossen.
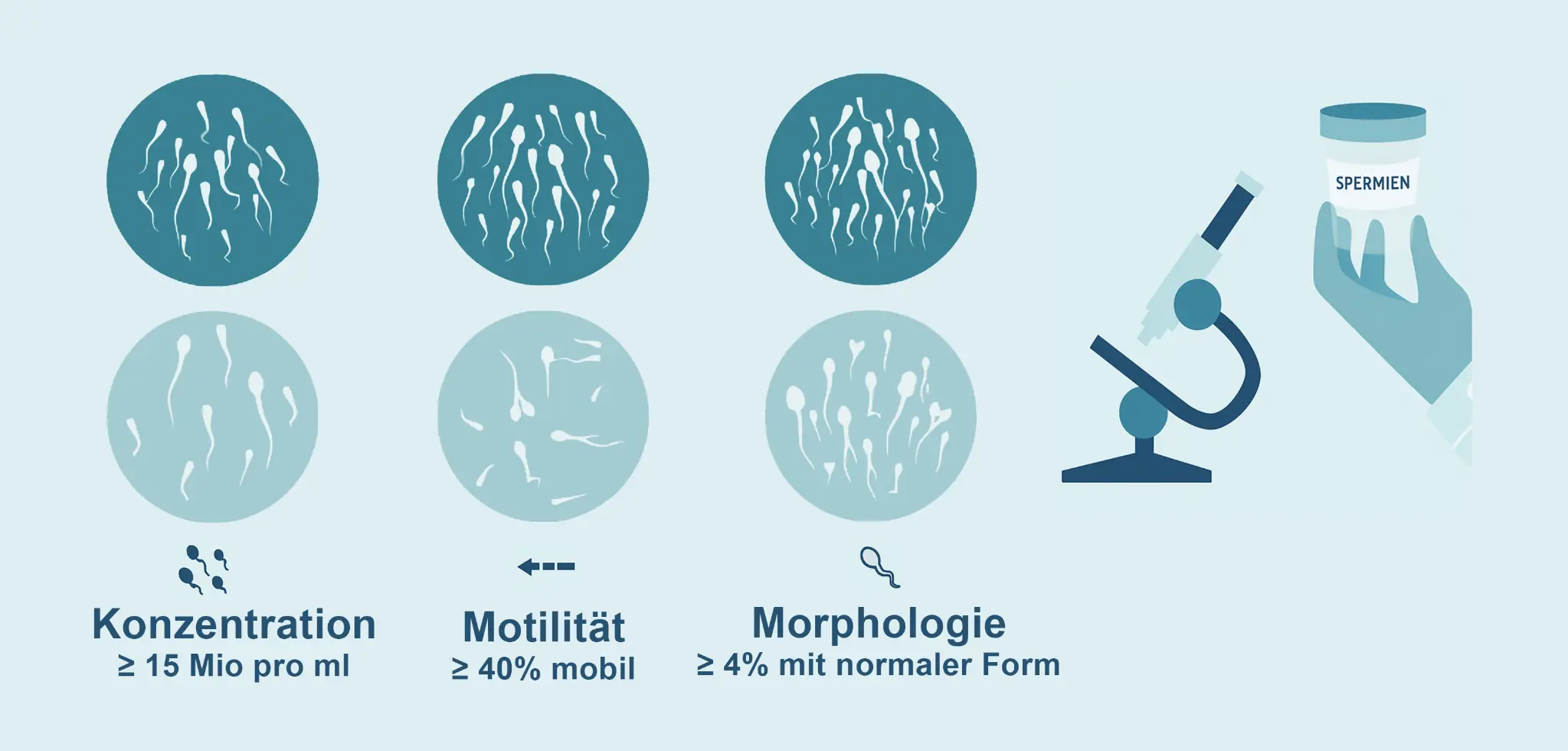
nach https://www.invitra.de/spermiogramm/analyse-spermiogramm/
Fruchtbarkeit natürlich verbessern
Viele Männer können ihre Fruchtbarkeit durch einfache Maßnahmen des Lebensstils deutlich verbessern. Dazu gehört in erster Linie der Verzicht auf Nikotin, mäßiger Alkoholkonsum, ausreichend Bewegung, eine ausgewogene Ernährung mit Zink, Selen, Vitamin D, Folsäure und Omega-3-Fettsäuren sowie das Vermeiden von Übergewicht. Auch regelmäßiger, aber nicht übermäßiger Geschlechtsverkehr verbessert die Spermienqualität. Hitzeeinwirkung (z. B. durch heiße Bäder, Laptop auf dem Schoß oder Sauna) sollte vermieden werden. Der Abbau von chronischem Stress, ausreichend Schlaf und ggf. eine Reduktion beruflicher oder sportlicher Überlastung tragen ebenfalls zur Verbesserung der Hodenfunktion bei.
medizinische therapieansätze beim Mann
Je nach Ursache kann eine gezielte medizinische Therapie helfen, die Fruchtbarkeit zu verbessern. Bei hormonellen Störungen können Medikamente wie hCG, FSH oder Antiöstrogene zum Einsatz kommen, um die Spermienbildung anzuregen. Bei Infektionen helfen Antibiotika, bei einer Varikozele kann ein kleiner operativer Eingriff (Varikozelenligatur) sinnvoll sein. In Fällen, in denen keine ausreichende Spermienproduktion möglich ist, kann eine operative Spermiengewinnung (z. B. TESE oder MESA) durchgeführt und im Rahmen einer künstlichen Befruchtung (IVF/ICSI) eingesetzt werden. Auch eine antioxidative Supplementierung (z. B. mit Vitamin C, E, Coenzym Q10) zeigt in Studien teils positive Effekte auf die Spermienqualität.
der weg des harns
Harnwegsdiagnostik
Fokus
Das Harnsystem
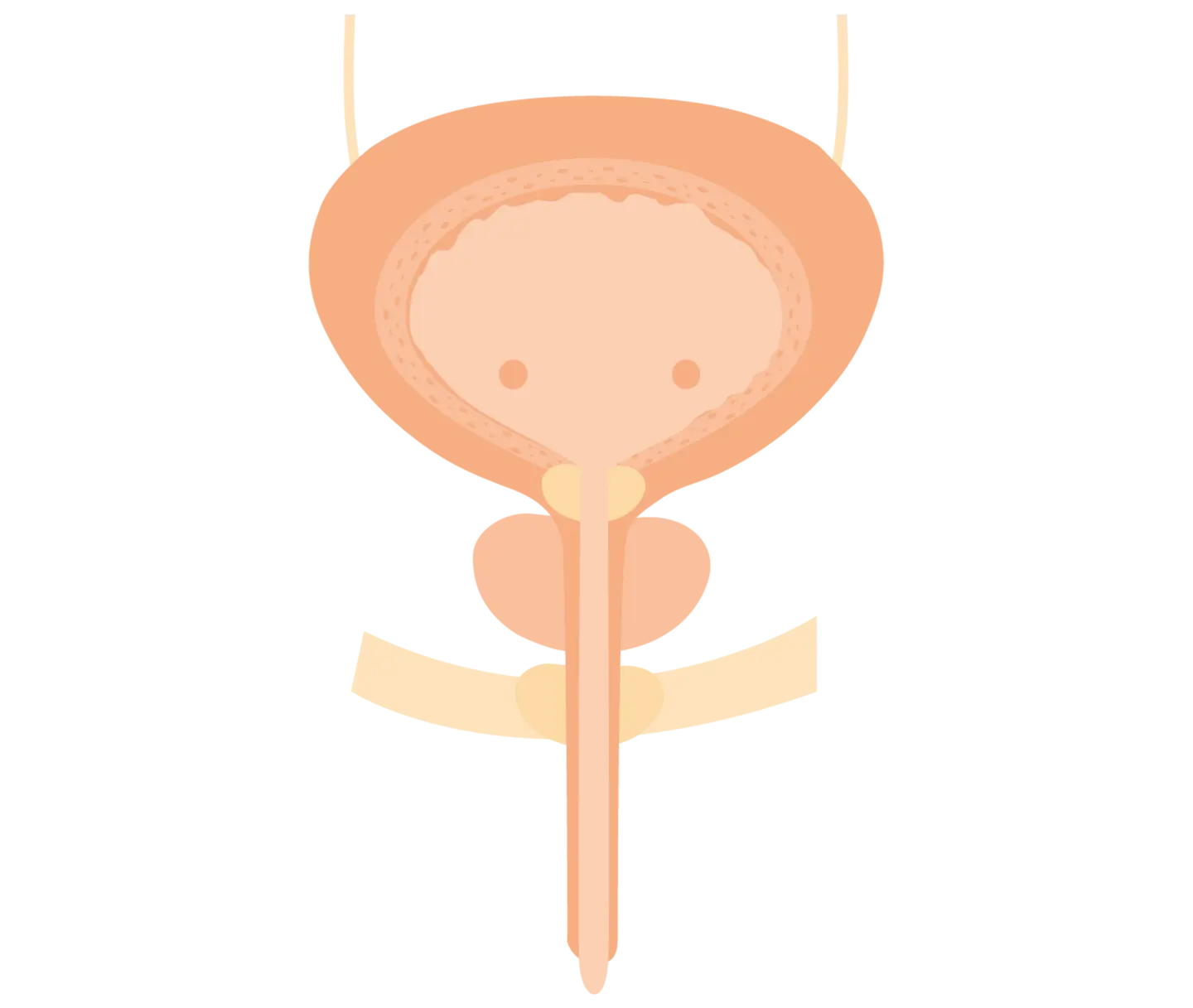
Das Harnsystem ist für die Bildung, den Transport, die Speicherung und schließlich die Ausscheidung von Urin verantwortlich. Es beginnt in den Nieren, die beidseitig im oberen Bauchraum unterhalb des Zwerchfells liegen. Hier wird durch Filtration des Blutes der Urin gebildet. Der Urin sammelt sich im Nierenbecken und fließt dann über die Harnleiter (Ureteren) – zwei etwa 25–30 cm lange Muskelschläuche – in die Harnblase, die im kleinen Becken liegt.
Die Harnblase dient als Speicherorgan für den Urin. Bei ausreichender Füllung wird über komplexe nervale Steuerung der Drang zur Entleerung ausgelöst. Der Urin wird dann über die Harnröhre (Urethra) nach außen abgegeben. Die Harnröhre ist das unterste Ende des Harntrakts und mündet in den äußeren Harnröhrenausgang.
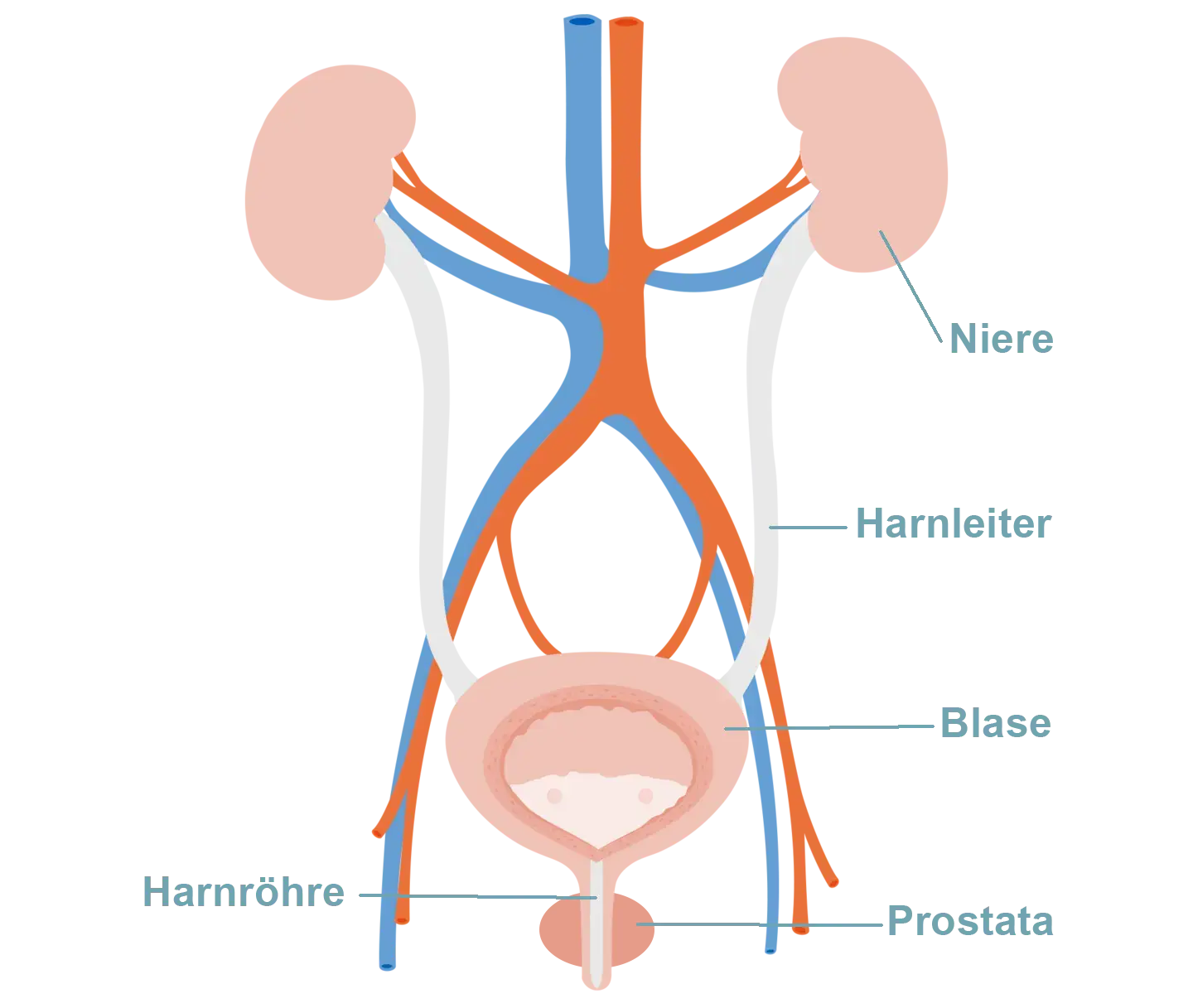
Anatomie des männlichen Harnsystems
anatomie Mann und Frau
Während Nieren, Nierenbecken, Harnleiter und Harnblase bei beiden Geschlechtern im Wesentlichen gleich aufgebaut sind, unterscheidet sich die Harnröhre deutlich:
-
Bei der Frau ist die Harnröhre gerade, etwa 3–5 cm kurz und mündet zwischen Klitoris und Vaginalöffnung. Aufgrund ihrer Kürze und Nähe zum After sind Frauen anfälliger für Harnwegsinfekte.
-
Beim Mann ist die Harnröhre deutlich länger (ca. 20–25 cm), verläuft durch die Prostata und den Penis und dient zusätzlich als Samenleiter im Rahmen des Urogenitalsystems. Erkrankungen der Prostata – z. B. gutartige Vergrößerungen – können hier die Blasenentleerung erschweren.
Diese Unterschiede sind nicht nur funktionell bedeutsam, sondern auch bei der Diagnostik und Therapie von urologischen Erkrankungen zu beachten.
Diagnsotische Mittel
Zur Diagnostik des Harnsystems werden je nach Fragestellung verschiedene Verfahren eingesetzt. Grundlage ist die Anamnese, ergänzt durch Urin- und Blutuntersuchungen zur Beurteilung von Infekten, Nierenfunktion und Tumormarkern. Ultraschall ist die wichtigste bildgebende Methode, bei Bedarf folgen CT, MRT oder spezielle Röntgenverfahren wie das Miktionszysturethrogramm. Die Zystoskopie erlaubt die direkte Sicht in Blase und Harnröhre, Ureterorenoskopien werden auch therapeutisch genutzt. Ein Spermiogramm dient der Abklärung bei Kinderwunsch, urodynamische Messungen bei Blasenfunktionsstörungen. Genetische und hormonelle Tests ergänzen die Diagnostik bei speziellen Fragestellungen.

Anatomie der Blase
Pathologien des Harnsystems
Das Harnsystem kann auf verschiedenen anatomischen Ebenen von unterschiedlichen Krankheitsbildern betroffen sein. Die Zuordnung der Pathologien erfolgt dabei sinnvollerweise entlang des Harntrakts – von oben (Niere) nach unten (Harnröhre und Beckenboden). Im Folgenden sind die wichtigsten urologischen Krankheitsbilder systematisch eingeordnet:
-
Fehlbildungen: Fehlbildungen treten häufig im oberen Harntrakt auf, also an Niere, Nierenbecken und Harnleiter. Ein typisches Beispiel ist die Ureterabgangsstenose, eine angeborene Verengung am Übergang vom Nierenbecken in den Harnleiter. Auch Doppelanlagen, Hufeisennieren oder ektopische Nieren zählen zu den häufigen Anomalien. Solche Fehlbildungen können bereits im Kindesalter symptomatisch werden, etwa durch Harnstau, Infekte oder Flankenschmerzen – oder erst im Erwachsenenalter bei unklaren Beschwerden auffallen.
- Steinleiden: Nieren- und Harnleitersteine (Nephrolithiasis / Ureterolithiasis) entstehen meist ebenfalls im oberen Harntrakt. Dabei bilden sich kristalline Ablagerungen (meist aus Kalziumsalzen) im Nierenbecken, die in den Harnleiter wandern können. Typisch sind plötzliche, kolikartige Flankenschmerzen, begleitet von Hämaturie (Blut im Urin) und manchmal Übelkeit. Je nach Lage und Größe des Steins kann auch der Harnabfluss behindert werden – bis hin zum Harnstau und zur akuten Niereninsuffizienz.
-
Harnwegsinfekte können den gesamten Harntrakt betreffen. Infektionen des oberen Harntrakts umfassen v. a. die Pyelonephritis (Nierenbeckenentzündung) mit Fieber, Flankenschmerzen und Allgemeinsymptomen. Zystitis (Blasenentzündung) und Urethritis (Harnröhrenentzündung) gehören zum unteren Harntrakt und äußern sich durch häufiges, schmerzhaftes Wasserlassen (Dysurie) und Harndrang. Frauen sind wegen der kurzen Harnröhre häufiger betroffen; bei Männern sollte bei wiederkehrenden Infekten immer auch an Prostata- oder Restharnprobleme gedacht werden.
- Blasenentleerungsstörungen: Diese Erkrankungen sind dem unteren Harntrakt zuzuordnen. Sie betreffen die Blasenmuskulatur (Detrusor) oder den Blasenauslass (z. B. bei Prostatahyperplasie). Symptome reichen von schwachem Harnstrahl und Restharngefühl bis hin zur vollständigen Harnverhaltung. Auch neurologische Störungen wie eine neurogene Blase (z. B. bei MS, Querschnitt) können Ursache sein. Die urodynamische Untersuchung hilft bei der Differenzierung.
- Harninkontinenz: Harninkontinenz betrifft die unterste Ebene des Harnsystems: den Blasenhals, die Harnröhre und den Beckenboden. Je nach Ursache unterscheidet man verschiedene Formen:
-
Stressinkontinenz (Belastungsinkontinenz), häufig bei Frauen mit Beckenbodenschwäche nach Geburt.
-
Dranginkontinenz bei überaktiver Blase.
-
Überlaufinkontinenz bei chronischer Harnverhaltung.
Die Therapie richtet sich nach der Ursache und reicht von Beckenbodentraining über Medikamente bis hin zu operativen Maßnahmen.
-
Pathologien des Harnsystems
Fehlbildungen
Fokus
Angeborene oder erworbene Fehlbildungen
Fehlbildungen treten häufig im oberen Harntrakt auf, also an Niere, Nierenbecken und Harnleiter. Ein typisches Beispiel ist die Ureterabgangsstenose, eine angeborene Verengung am Übergang vom Nierenbecken in den Harnleiter. Auch Doppelanlagen, Hufeisennieren oder ektopische Nieren zählen zu den häufigen Anomalien. Solche Fehlbildungen können bereits im Kindesalter symptomatisch werden, etwa durch Harnstau, Infekte oder Flankenschmerzen – oder erst im Erwachsenenalter bei unklaren Beschwerden auffallen.
Exkurs: Kinderurologie
Die Kinderurologie ist ein spezialisiertes Teilgebiet der Urologie, das sich mit angeborenen Fehlbildungen und Erkrankungen des Harntrakts bei Kindern befasst. Da viele Anomalien, wie die Ureterabgangsstenose oder ein vesikoureteraler Reflux, bereits im Neugeborenen- oder Kindesalter erkannt werden, ist die kinderurologische Betreuung essenziell. Ziel ist nicht nur die frühzeitige Diagnose und Überwachung, sondern auch die altersgerechte Therapie, um spätere Folgeschäden an den Nieren oder der Blase zu verhindern. Eine interdisziplinäre Zusammenarbeit mit Kinderärzten, Radiologen und Nephrologen ist dabei von großer Bedeutung.
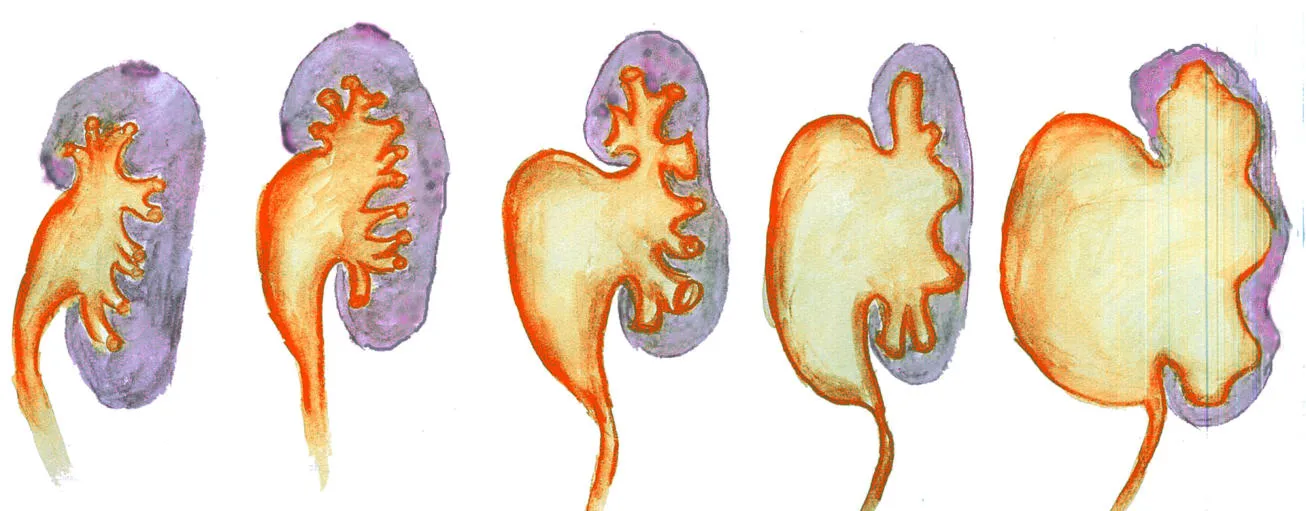
Folgen der Abflussbehinderung des Urins aus der Niere.
https://www.kinderchirurgie-loerrach.de/
erworbene fehlbildungen
Neben den angeborenen Anomalien gibt es auch erworbene Fehlbildungen des Harntrakts. Diese entstehen z. B. durch wiederholte Entzündungen, Harnleitersteine, Operationen oder Bestrahlung. Dabei kann es zu narbigen Veränderungen oder Engstellen (Strikturen) kommen – etwa im Bereich des Harnleiters oder der Übergänge zwischen Niere, Harnleiter und Blase. Auch chronische Refluxerkrankungen können langfristig strukturelle Veränderungen verursachen.
typische symptome
Typische Symptome, die auf eine Fehlbildung oder Abflussstörung hindeuten können, sind Flankenschmerzen, wiederkehrende Harnwegsinfekte, Fieber unbekannter Ursache oder eine unerklärte Nierenfunktionsminderung. Bei solchen Beschwerden ist eine frühzeitige urologische Abklärung ratsam.
diagnostik
Die Diagnostik umfasst zunächst eine gezielte Anamnese und körperliche Untersuchung, gefolgt von einer Sonografie der Nieren und ableitenden Harnwege. Ergänzend können Urinuntersuchungen Hinweise auf Infekte oder Blutbeimengungen liefern. Bildgebende Verfahren wie die Miktionszysturethrographie (MCU), ein Ausscheidungsurogramm (IVP), Computertomografie (CT) oder Magnetresonanztomografie (MRT) mit Urographie ermöglichen eine genaue anatomische Darstellung. Bei funktionellen Fragestellungen können auch nuklearmedizinische Verfahren wie die Nierenszintigrafie eingesetzt werden, um die Abflussverhältnisse und seitengetrennte Nierenfunktion zu beurteilen.
therapie
Je nach Befund kommen konservative Maßnahmen, Überwachung oder operative Eingriffe infrage. Bei funktionell relevanten Abflussstörungen, die Beschwerden oder Folgeschäden verursachen, bieten rekonstruktive urologische Operationen – etwa die plastische Korrektur einer Ureterabgangsstenose (Pyeloplastik) – sehr gute Erfolgsaussichten.
Pathologien des Harnsystems
Steinleiden
Fokus
Nieren- und Harnleitersteine
Steinleiden gehören zu den häufigsten urologischen Erkrankungen. Dabei bilden sich feste kristalline Ablagerungen – sogenannte Harnsteine – meist zunächst in der Niere und können anschließend in den Harnleiter wandern. Diese Steine bestehen überwiegend aus Kalziumverbindungen, aber auch Harnsäure, Cystin oder Struvit können beteiligt sein. Je nach Größe und Lage verursachen sie unterschiedlich starke Beschwerden, insbesondere beim Abgang durch den Harnleiter.

Nierensteine. https://www.spital-limmattal.ch/
anatomie
Steinleiden entstehen meist im oberen Harntrakt, insbesondere in den Nierenkelchen und dem Nierenbecken, wo sich aus kristallisierten Salzen sogenannte Nierensteine bilden können. Diese Steine können in den Harnleiter (Ureter) übertreten und dort stecken bleiben, was zu einem Rückstau des Urins und einer schmerzhaften Hydronephrose (Nierenstauung) führen kann. Der weitere Abflussweg führt über die Harnblase und schließlich durch die Harnröhre. Die enge Anatomie des Ureters macht diesen Abschnitt besonders anfällig für Blockaden durch Steine – vor allem an natürlichen Engstellen wie dem Übergang vom Nierenbecken in den Harnleiter, dem Bereich über die Beckengefäße und dem Eintritt in die Blase. Die genaue Lokalisation der Steine beeinflusst maßgeblich die Art der Beschwerden und die Wahl der Therapie.
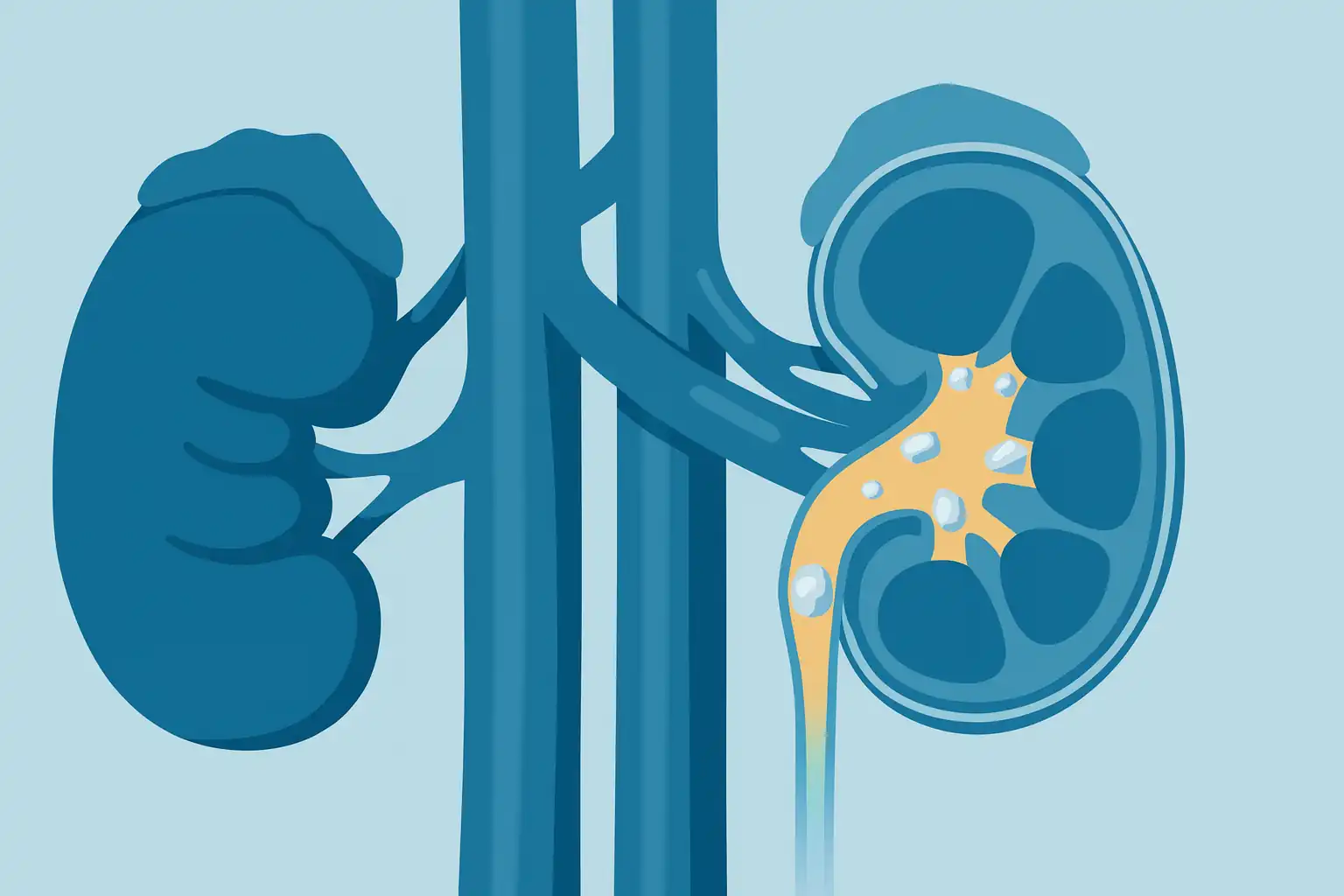
Nierensteine
symptome
Typisch ist die plötzlich einsetzende, sehr starke Flankenschmerz-Attacke, oft begleitet von Übelkeit, Erbrechen, Blut im Urin (Hämaturie) und verstärktem Harndrang. Der Schmerz kann in den Unterbauch, die Leiste oder die Genitalregion ausstrahlen. Bei Harnstau und Infektion können Fieber und Schüttelfrost hinzukommen – ein urologischer Notfall.
ursachen
Harnsteine entstehen durch ein Ungleichgewicht von gelösten Salzen und Flüssigkeit im Urin. Mögliche Auslöser sind:
-
Geringe Trinkmenge
-
Bestimmte Ernährungsgewohnheiten (viel tierisches Eiweiß, Kochsalz, Oxalate)
-
Stoffwechselerkrankungen (z. B. Hyperparathyreoidismus, Gicht)
-
Harnabflussstörungen (z. B. durch Fehlbildungen oder Prostatavergrößerung)
-
Genetische Faktoren oder wiederkehrende Infekte
Arten von steinen

Harnsteine können aus verschiedenen chemischen Substanzen bestehen, die sich im Urin zu festen Kristallen verbinden. Oxalatsteine sind mit Abstand die häufigste Form und machen rund 70–80 % aller Fälle aus. Ebenfalls häufig sind Phosphatsteine, die sich oft im alkalischen Milieu bilden. Uratsteine treten vor allem bei hohem Harnsäurespiegel auf, z. B. bei Gicht. Seltener, aber klinisch relevant, sind Struvitsteine, die meist im Zusammenhang mit Harnwegsinfektionen stehen. Cystinsteine und Xanthinsteine sind sehr selten und resultieren aus genetischen Stoffwechselstörungen. Eine genaue chemische Analyse ist entscheidend für eine gezielte Therapie und Vorbeugung.
diagnostik
Die Diagnostik erfolgt mehrstufig:
-
Anamnese: Erfassung von Schmerzcharakter, -beginn, Vorerkrankungen, Diät etc.
-
Körperliche Untersuchung: typischer Klopfschmerz über der Niere
-
Urinuntersuchung: Suche nach Blut, Kristallen, pH-Wert, Infektzeichen
-
Blutuntersuchung: Nierenwerte (Kreatinin), Entzündungszeichen, Harnsäure, Kalzium
-
Sonografie (Ultraschall): Darstellung von Steinen, Harnstau oder vergrößerter Niere
-
Low-dose-CT: der Goldstandard bei Verdacht auf Harnleiterstein – erkennt selbst kleinste Steine zuverlässig, ohne Kontrastmittel
-
Röntgen-Abdomen (KUB): zur Verlaufskontrolle bei röntgendichten Steinen
-
In besonderen Fällen: Uro-CT mit Kontrastmittel, Urografie oder Szintigrafie
therapie kleinerer Steine
Bei kleinen Steinen (<5 mm) ist ein spontaner Abgang häufig möglich. Unterstützend helfen:
-
Erhöhte Flüssigkeitszufuhr (2,5–3 Liter/Tag) zur Verdünnung des Urins
-
Bewegung, Wärme und regelmäßige körperliche Aktivität
-
Phytotherapie (z. B. Brennnesseltee, Goldrute, Ackerschachtelhalm)
-
Spasmolytika bei krampfartigen Schmerzen
-
Medikamentöse Unterstützung mit α-Blockern zur Erleichterung des Steinabgangs (off-label)
therapie großer steine
Größere, schmerzhafte oder festsitzende Steine erfordern eine gezielte Intervention:
-
Stoßwellenlithotripsie (ESWL): nichtinvasive Zertrümmerung durch Schallwellen
-
Ureterorenoskopie (URS): endoskopische Entfernung über die Harnröhre
-
Perkutane Nephrolitholapaxie (PNL): bei großen Nierensteinen, direkter Zugang über die Haut
-
Offene OPs sind selten und bei komplizierten Fällen vorbehalten
-
Metaphylaxe (Rezidivprophylaxe): Ernährungsberatung, Trinkplan, ggf. medikamentöse Einstellung
Pathologien des Harnsystems
Harnwegsinfekte
Fokus
Infektionen
Harnwegsinfekte (HWI) entstehen durch das Eindringen und die Vermehrung von Bakterien in den Harnwegen – meist aus dem Darmtrakt. Beim Mann gelten HWIs als kompliziert, da sie häufig mit anatomischen oder funktionellen Ursachen verknüpft sind (z. B. Prostatavergrößerung, Restharnbildung oder Harnröhrenverengung). Sie sind im Vergleich zur Frau seltener, erfordern jedoch meist eine gezielte Diagnostik und Therapie in der urologischen Praxis.
symptome
Typische Beschwerden eines Harnwegsinfekts beim Mann sind:
-
Brennen beim Wasserlassen
-
Häufiger Harndrang, auch nachts (Pollakisurie)
-
Schmerzen im Unterbauch oder Dammbereich
-
Veränderter Urin: trüb, übelriechend, ggf. mit Blutbeimengung
-
Fieber oder Schüttelfrost bei aufsteigender Infektion (z. B. Prostatitis oder Pyelonephritis)
-
Erschwertes Wasserlassen oder Restharngefühl
Eine Besonderheit: Infekte bei Männern verlaufen häufiger mit beteiligter Prostata, was zu stärkeren Beschwerden und längerer Therapiedauer führen kann.
diagnostik
Die Diagnostik beim Mann sollte gründlich erfolgen, um begleitende Faktoren und Folgekomplikationen zu erfassen:
-
Anamnese und körperliche Untersuchung (inkl. rektaler Tastbefund zur Prostata)
-
Urinuntersuchung (Urin-Stix auf Nitrit, Leukozyten, Erythrozyten)
-
Urinmikroskopie und ggf. Urin-Kultur zur Erreger- und Resistenzbestimmung
-
Ultraschall der Blase, Prostata und Nieren zur Abklärung von Harnstau, Restharn oder Steinen
-
Bei wiederholten Infekten: Restharnmessung, Uroflow, ggf. Zystoskopie oder Bildgebung
Bei chronisch rezidivierenden Infekten ist eine differenzierte Abklärung besonders wichtig, um strukturelle oder funktionelle Ursachen (z. B. Prostatahyperplasie, Harnröhrenengen) zu erkennen.
aufsteigende bakterielle infektion
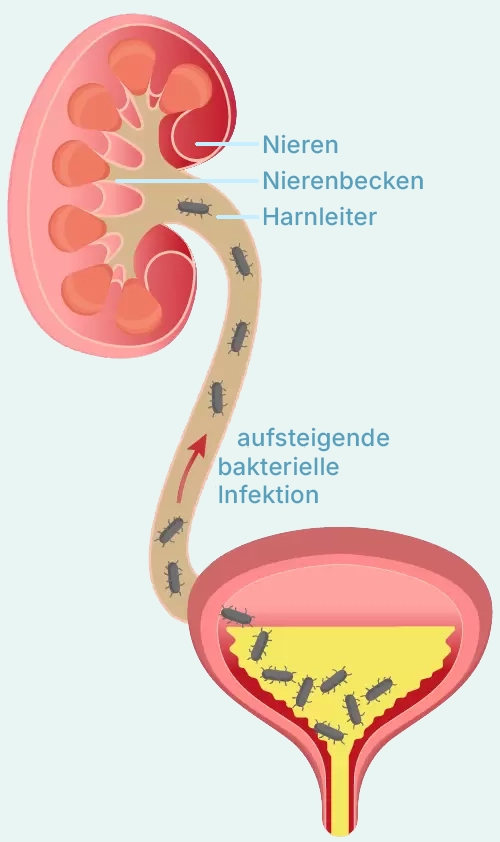
Entstehung von aufsteigenden Infektionen nach https://www.blase-gesundheit.de
Ein Großteil der Harnwegsinfekte entsteht durch eine aufsteigende Infektion. Dabei gelangen Bakterien – meist aus dem Darm, typischerweise Escherichia coli – über die Harnröhre in die Blase. Beim Mann kann sich die Infektion von dort weiter in die Prostata (bakterielle Prostatitis), die Samenblasen oder sogar über die Harnleiter bis in das Nierenbecken (Pyelonephritis) ausbreiten. Dies ist insbesondere bei Abflussstörungen, Restharn oder geschwächtem Immunsystem möglich. Eine aufsteigende Infektion kann sich durch stärkere Beschwerden (z. B. Fieber, Flankenschmerz, allgemeines Krankheitsgefühl) äußern und erfordert eine sofortige antibiotische Therapie sowie eine urologische Abklärung, um eine Eskalation wie eine Nierenbeckenentzündung oder ein Prostataabszess zu verhindern.
therapie
Die Behandlung richtet sich nach Schweregrad und Ursache:
-
Antibiotikatherapie nach Antibiogramm – meist über 5–14 Tage
-
Schmerzmittel oder Spasmolytika bei krampfartigen Beschwerden
-
Trinkmenge steigern, um die Harnwege zu spülen (sofern kein Harnstau besteht)
-
Bei Prostatabeteiligung: längere Therapiedauer mit speziellen Wirkstoffen (z. B. Fluorchinolone)
-
Behandlung von Grunderkrankungen (z. B. Prostatahyperplasie, Restharn)
vorbeugung und impfung
Zur Prophylaxe rezidivierender Harnwegsinfekte stehen nicht-antibiotische Maßnahmen im Vordergrund:
-
Regelmäßige Blasenentleerung, Restharnvermeidung
-
Hygiene, ausreichende Trinkmenge
-
Bei wiederkehrenden Infekten: Immunmodulation durch die Strovac®-Impfung – ein Impfstoff aus abgetöteten Uropathogenen, der das Immunsystem stärkt und die Infekthäufigkeit senken kann. Die Impfung ist für Männer mit chronisch-rezidivierenden HWIs eine Option und wird meist in mehreren Dosen intramuskulär verabreicht.
Pathologien des Harnsystems
Blasen-entleerungsstörungen
Fokus
Störungen bei der Blasenentleerung
Blasenentleerungsstörungen sind weit verbreitet und betreffen Männer wie Frauen jeden Alters. Die Ursachen reichen von funktionellen Problemen bis zu neurologischen Erkrankungen oder anatomischen Veränderungen. Betroffene leiden oft unter erschwertem Wasserlassen, unvollständiger Entleerung oder häufigem Harndrang, was ihre Lebensqualität stark beeinträchtigen kann.
physiologische steuerung
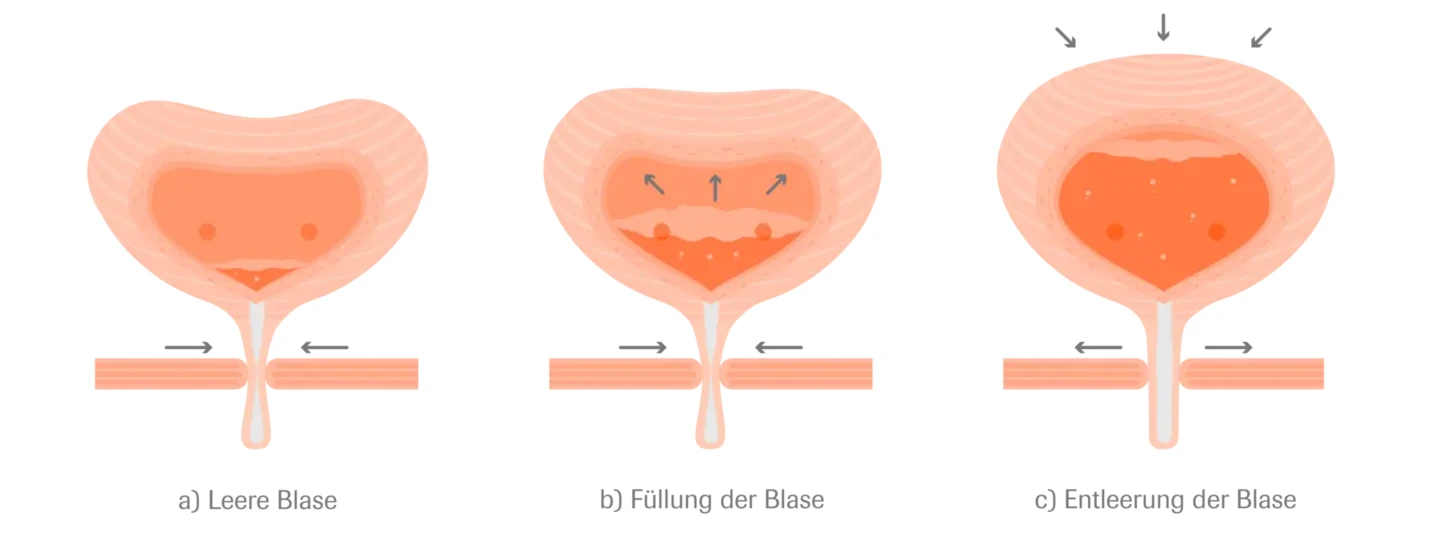
https://www.apogepha.de/urologie/urogenitalsystem/harnsystem/
Die Blasenentleerung (Miktion) ist ein fein abgestimmter Prozess zwischen zentralem Nervensystem, Blasenmuskel (Detrusor) und Schließmuskulatur:
-
Im entleerten Zustand ist der Blasenmuskel entspannt, der Schließmuskel angespannt – die Blase bleibt verschlossen.
-
Während der Füllung bleibt der Blasenmuskel weiterhin entspannt, während der Schließmuskel den Urin zurückhält.
-
Sobald ein bestimmtes Füllvolumen erreicht ist, melden Dehnungsrezeptoren in der Blasenwand den Drang zur Entleerung an das Gehirn.
-
Die willentliche Entleerung wird durch Entspannung des Schließmuskels und gleichzeitige Kontraktion des Blasenmuskels ausgelöst – der Urin wird ausgeschieden.
Bei Frauen ist die kurze Harnröhre und die Beckenbodenstruktur anfälliger für Störungen. Beim Mann beeinflusst besonders die Prostata die Funktion der Blasenentleerung.
arten von Blasenentleerungsstörungen

Blasenentleerungsstörungen lassen sich grob in drei Hauptformen einteilen: obstruktive, neurogene und funktionelle Störungen. Während bei obstruktiven Ursachen – etwa durch eine vergrößerte Prostata oder Harnröhrenverengung – der Harnfluss mechanisch behindert ist, liegen bei neurogenen Störungen Schädigungen der Nervenbahnen zugrunde, wie sie z. B. bei Diabetes, Multiple Sklerose oder nach Rückenmarksverletzungen auftreten können. Funktionelle Störungen hingegen entstehen meist ohne erkennbare organische Ursache, häufig durch eine gestörte Koordination zwischen Blasen- und Beckenbodenmuskulatur.
Insgesamt sind Millionen Menschen betroffen – Männer häufiger von obstruktiven, Frauen eher von funktionellen Störungen. Mit zunehmendem Alter steigt die Häufigkeit deutlich an. Eine zentrale Rolle spielt dabei der Beckenboden: Vor allem bei funktionellen Entleerungsstörungen ist seine Funktion als Stabilisator und Schließmuskelkontrollinstanz entscheidend für eine gesunde Miktion.
obstruktive störungen
Ursachen |
Typische Merkmale |
| Prostatavergrößerung, Harnröhrenverengung, Tumoren, Harnsteine |
Schwacher Harnstrahl, verzögerter Beginn, Restharngefühl |
neurogene störung
Ursachen |
Typische Merkmale |
| Querschnittslähmung, MS, Parkinson, Diabetes | Unkoordinierte Entleerung, fehlender Harndrang, Restharn |
funktionelle störung
Ursachen |
Typische Merkmale |
hyperaktiv |
|
| Übererregbarkeit des Blasenmuskels, oft idiopathisch | Plötzlicher Harndrang, häufiges Wasserlassen, Dranginkontinenz |
hypoaktiv |
|
| Muskelschwäche, neurologische Untererregbarkeit | Große Restharnmengen, erschwertes Wasserlassen |
Koordinationsstörungen |
|
| Beckenbodendysfunktion, psychische Faktoren, falsche Gewohnheiten | Unvollständige Entleerung, Pressen beim Wasserlassen |
Diagnostik
-
Anamnese: Symptome, Trinkverhalten, Medikamente, Vorerkrankungen
-
Körperliche Untersuchung inkl. Tastuntersuchung (z. B. Prostata)
-
Restharnbestimmung mittels Sonografie
-
Uroflowmetrie (Messung des Harnstrahls)
-
Blasentagebuch: Erfassung von Miktionen und Trinkmengen
-
Urodynamik: misst Blasenfüllung, -druck und Entleerung – wichtig bei komplexen Fällen
-
Zystoskopie (Blasenspiegelung) bei Verdacht auf strukturelle Ursachen
-
Bildgebung (Ultraschall, ggf. MRT) zur Darstellung von Blase, Harnröhre und Prostata
Therapie
Je nach Ursache kommen konservative und medizinische Maßnahmen zum Einsatz. Bei funktionellen oder leichteren Beschwerden helfen oft natürliche Ansätze:
Natürliche Maßnahmen:
-
Beckenbodentraining, insbesondere bei Frauen nach Geburt oder bei Senkungsbeschwerden
-
Blasentraining zur gezielten Steuerung des Harndrangs
-
Vermeidung von reizenden Substanzen wie Koffein, Alkohol, Nikotin
-
Physiotherapie und Biofeedback zur muskulären Unterstützung
-
Gewichtsreduktion zur Entlastung des Beckenbodens
-
Ausreichend Flüssigkeitszufuhr, aber gezielt dosiert
Medizinische Therapie:
-
Alphablocker (z. B. Tamsulosin) bei Prostata-bedingten Beschwerden
-
Anticholinergika oder Beta-3-Agonisten bei überaktiver Blase
-
Katheterisierung bei Restharn oder kompletter Entleerungsstörung
-
Botox-Injektion in die Blasenwand bei spastischer oder überaktiver Blase
Operative Verfahren:
-
-
TURP (Transurethrale Resektion der Prostata) bei Prostatavergrößerung
-
Schlingenoperationen oder Pessare bei Senkungen
-
Blasenaugmentation oder sakrale Neuromodulation bei schweren funktionellen Störungen
-
Pathologien des Harnsystems
Harninkontinenz
Fokus
Inkontinenz
Harninkontinenz beschreibt den ungewollten Verlust von Urin und ist ein weit verbreitetes, jedoch oft tabuisiertes Problem. Während insgesamt mehr Frauen betroffen sind – vor allem durch die kürzere Harnröhre, Schwangerschaften und Geburten – steigt die Häufigkeit bei Männern vor allem im höheren Alter oder nach urologischen Operationen deutlich an. Studien zeigen, dass etwa 5–10 % der Männer über 60 Jahre Symptome von Inkontinenz entwickeln, während es bei Frauen derselben Altersgruppe etwa 20–30 % sind. Trotz der höheren Prävalenz bei Frauen sind Männer oft stärker in ihrer Lebensqualität eingeschränkt, da die Ursachen häufig komplexer sind und z. B. mit Prostataerkrankungen zusammenhängen. Die gute Nachricht: In vielen Fällen lässt sich die Inkontinenz durch gezielte Therapien lindern oder sogar vollständig beheben.
formen der inkontinenz
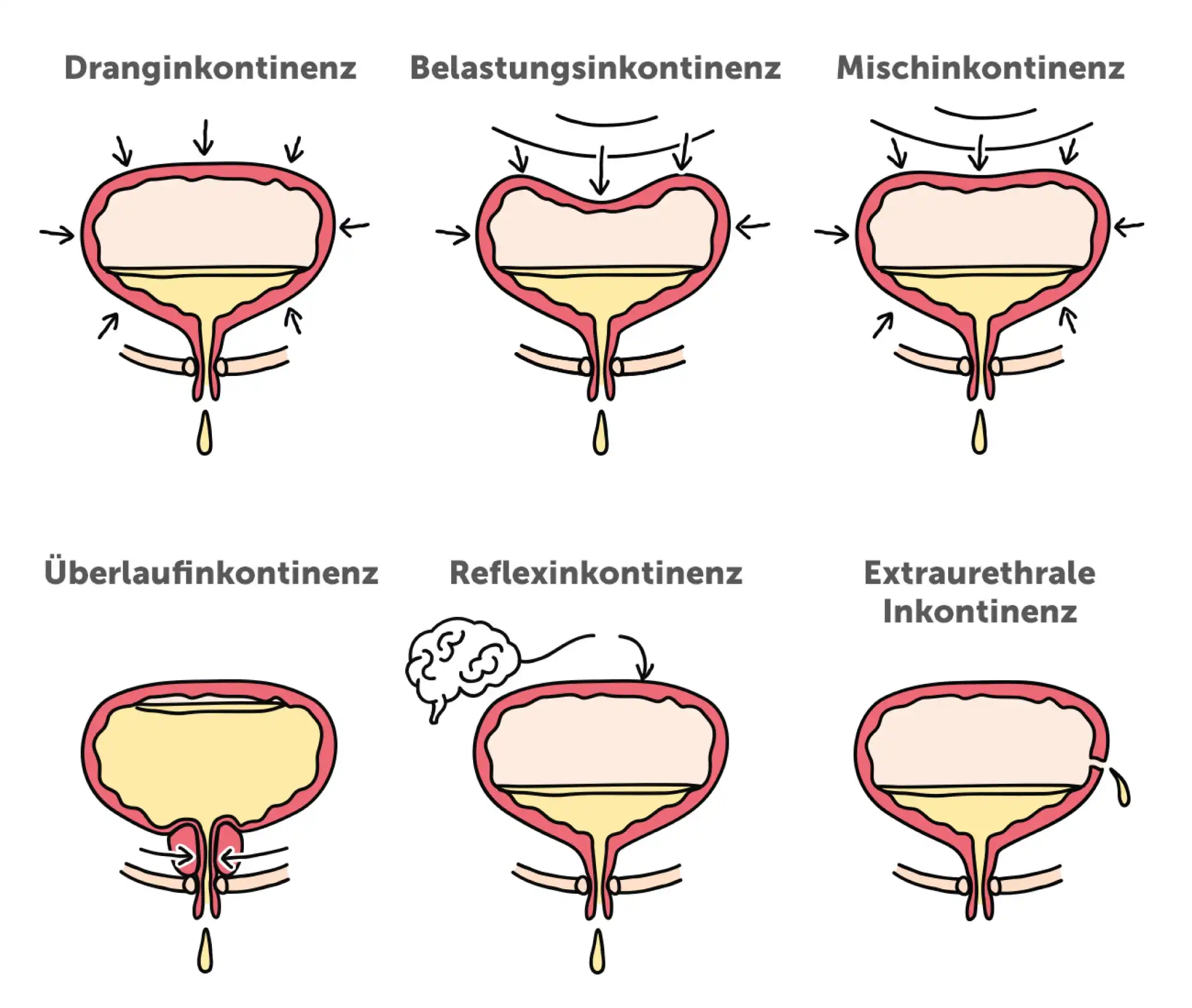
https://www.pflege.de/krankheiten/inkontinenz/harninkontinenz/
Harninkontinenz tritt in verschiedenen Formen auf – mit jeweils eigenen Ursachen, Symptomen und Behandlungswegen. Insgesamt lassen sich sieben Hauptformen unterscheiden: Dranginkontinenz, Belastungsinkontinenz, Mischinkontinenz, Überlaufinkontinenz, Reflexinkontinenz, extraurethrale Inkontinenz sowie kindliche Inkontinenz bzw. nächtliches Einnässen (Nykturie). Während bei der Dranginkontinenz ein plötzlicher, starker Harndrang besteht, kommt es bei der Belastungsinkontinenz zu Urinverlust bei körperlicher Anstrengung. Mischformen kombinieren beide. Eine Überlaufinkontinenz entsteht durch eine übervolle Blase, bei Reflexinkontinenz liegt meist eine neurologische Störung vor. Bei extraurethraler Inkontinenz fließt Urin außerhalb der Harnröhre ab. Kinder sind oft durch funktionelle oder entwicklungsbedingte Gründe betroffen. Eine präzise Einordnung ist entscheidend für die gezielte Therapie.
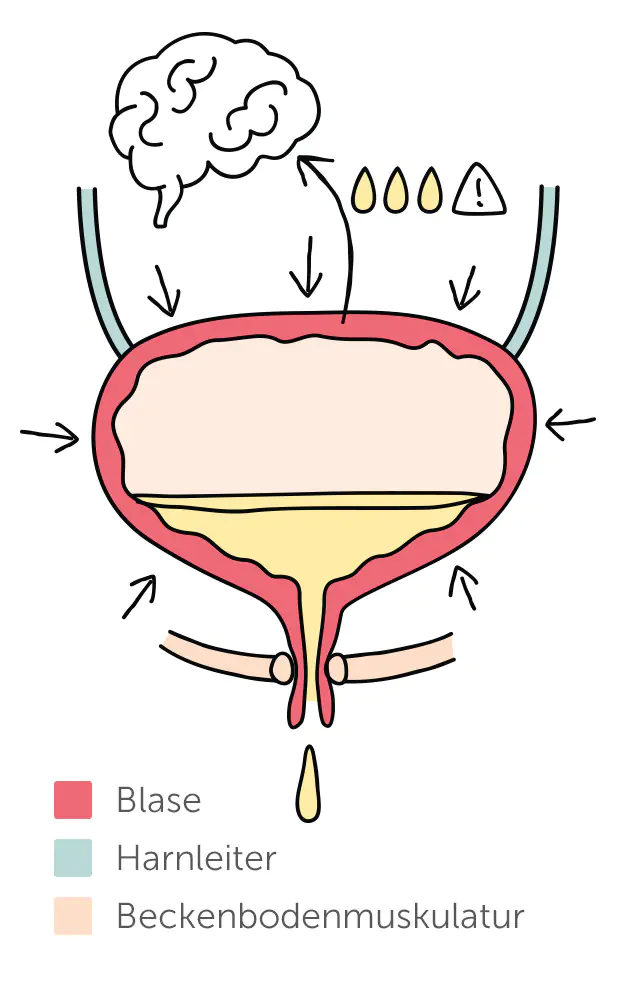
Dranginkontinenz
Die Dranginkontinenz ist durch einen plötzlichen, intensiven Harndrang gekennzeichnet, der kaum kontrollierbar ist und häufig zu ungewolltem Urinverlust führt. Sie wird oft durch eine überaktive Blase verursacht, die selbst bei geringer Füllmenge unwillkürlich kontrahiert. Reizungen durch Infekte, Steine oder neurologische Erkrankungen wie Parkinson oder Multiple Sklerose zählen zu den typischen Auslösern.
Frauen sind häufig betroffen, besonders im höheren Alter. Hier spielen auch hormonelle Einflüsse und eine instabile Blasenmuskulatur eine Rolle. Oft tritt Dranginkontinenz bei Frauen gemeinsam mit Belastungsinkontinenz auf.
https://www.pflege.de/krankheiten/inkontinenz/harninkontinenz/
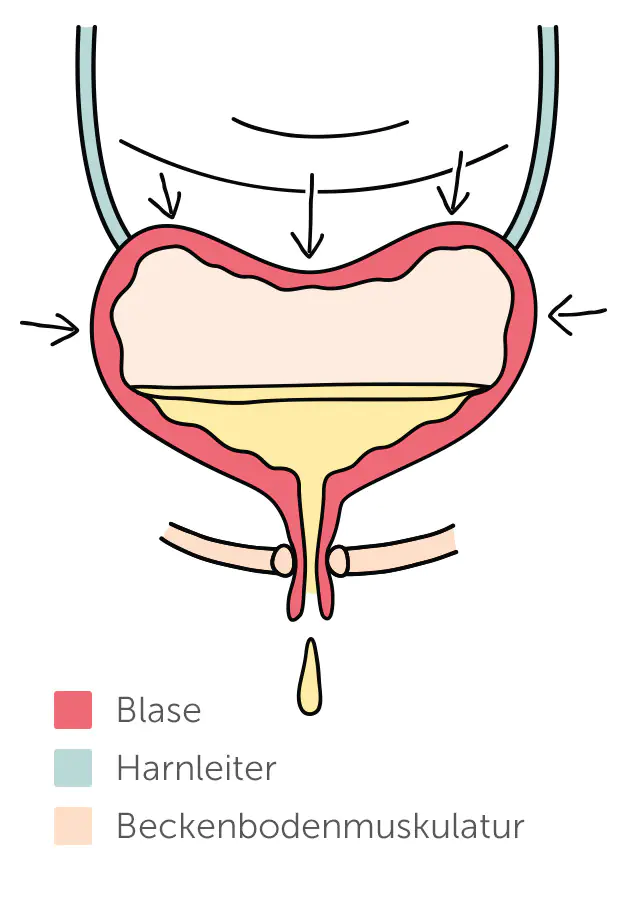
Bleastungsinkontinenz
Diese Form der Inkontinenz entsteht, wenn der Schließmuskel des Harntrakts nicht mehr ausreichend abdichtet – insbesondere bei plötzlichem Druckanstieg im Bauchraum, etwa beim Husten, Niesen oder Heben schwerer Lasten. Bei Männern tritt sie vor allem nach operativen Eingriffen an der Prostata auf, z. B. nach radikaler Prostatektomie. Der Urinverlust erfolgt meist in kleinen Mengen und ist nicht von Harndrang begleitet.
Bei Frauen ist die Belastungsinkontinenz die häufigste Form. Ursachen sind häufig Beckenbodenschwäche nach vaginalen Geburten, eine Senkung der Gebärmutter oder hormonelle Veränderungen in den Wechseljahren.
https://www.pflege.de/krankheiten/inkontinenz/harninkontinenz/
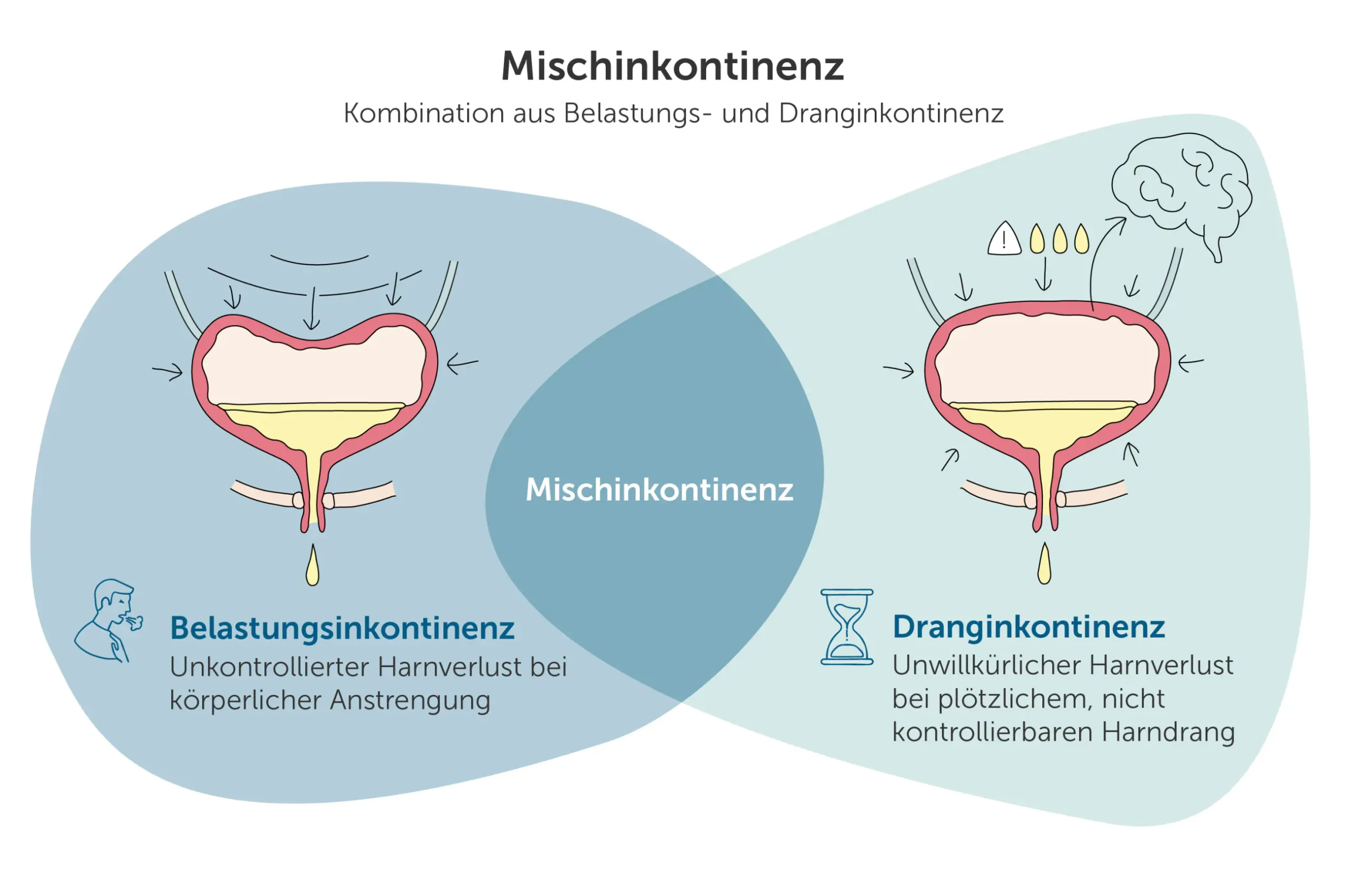
mischinkontinenz
Bei der Mischform liegen gleichzeitig Symptome der Belastungs- und Dranginkontinenz vor. Betroffene verlieren sowohl bei körperlicher Belastung als auch bei starkem Harndrang unwillkürlich Urin. Diese Form tritt häufiger bei älteren Männern auf, vor allem nach Prostataoperationen. Die Kombination aus beiden Mechanismen macht die Behandlung oft komplexer.
Bei Frauen ist die Mischinkontinenz ebenfalls weit verbreitet – insbesondere nach mehreren Geburten oder im Alter. Sie empfinden den Harnverlust meist als besonders störend, da er unvorhersehbar ist.
https://www.pflege.de/krankheiten/inkontinenz/harninkontinenz/
überlaufinkontinenz
Die Überlaufinkontinenz entsteht, wenn sich die Blase übermäßig füllt, aber nicht vollständig entleert werden kann. Die Ursache liegt meist in einer Abflussstörung, etwa durch eine Prostatavergrößerung oder eine verengte Harnröhre. Es kommt zu einem ständigen Tröpfeln von Urin, ohne dass der Patient Harndrang verspürt. Häufig bleibt ein hoher Restharn in der Blase zurück, was zu Komplikationen führen kann.
Bei Frauen tritt diese Form seltener auf, kann aber im Zusammenhang mit Senkungszuständen (z. B. Blasensenkung) oder neurologischen Störungen vorkommen.
reflexinkontinenz
Diese Form tritt bei neurologischen Erkrankungen oder Verletzungen des Rückenmarks auf. Die Steuerung der Blase ist gestört, sodass sich diese reflexartig entleert – ohne bewusste Kontrolle und häufig ohne vorherigen Harndrang. Patienten mit Querschnittslähmung oder Multipler Sklerose sind häufig betroffen. Der Urinverlust erfolgt meist plötzlich und unkontrolliert.
Bei Frauen sind ebenfalls neurologische Ursachen (z. B. Multiple Sklerose, diabetische Neuropathie) häufig. Die Reflexinkontinenz kann in jedem Alter auftreten und ist oft schwer behandelbar.
extraurethrale Inkontinenz
Hierbei tritt Urin nicht über die natürliche Harnröhre, sondern über pathologische Verbindungen nach außen – etwa über Fisteln zur Haut, zum Darm oder zur Scheide – aus. Ursachen können angeborene Fehlbildungen, Komplikationen nach Operationen oder Bestrahlung sein. Der Harnabgang ist meist kontinuierlich und nicht kontrollierbar.
Bei Frauen kommen v. a. vesikovaginale Fisteln vor, etwa nach gynäkologischen Operationen oder schweren Geburtsverletzungen. Die Folge ist ein ständiger Urinabgang über die Scheide, was häufig sozial belastend ist.
einnäsen bei Kindern
Bei Kindern ist gelegentliches Einnässen (Enuresis) zunächst altersbedingt normal. Wenn das Problem jedoch über das fünfte Lebensjahr hinaus anhält oder sehr häufig auftritt, können Reifungsverzögerungen, psychische Belastungen oder organische Ursachen dahinterstehen. Nykturie, also nächtliches Wasserlassen, kommt oft allein oder begleitend vor. Wichtig ist die Abgrenzung zur pathologischen Inkontinenz und ggf. eine frühzeitige urologische Abklärung.
Zwischen Mädchen und Jungen bestehen im Kindesalter keine wesentlichen Unterschiede in der Häufigkeit, jedoch neigen Jungen etwas häufiger zu nächtlichem Einnässen. Eine interdisziplinäre Abklärung (urologisch und ggf. psychologisch) kann sinnvoll sein.
diagnostik
Basisdiagnostik:
-
Anamnese: Erfassung von Beschwerden, Lebensgewohnheiten, Medikamenteneinnahme, Operationen.
-
Miktionsprotokoll: Dokumentation von Trinkmenge, Toilettengängen und Harnverlust über 2–3 Tage.
-
Körperliche Untersuchung: Urologische Untersuchung inkl. Prostataabtastung.
-
Urinanalyse: Ausschluss von Infekten, Blut oder Protein im Urin.
Erweiterte Diagnostik:
-
Ultraschall: Beurteilung von Harnblase, Prostata und Restharnmenge.
-
Urodynamik: Messung von Blasen- und Schließmuskelfunktion zur Differenzierung der Inkontinenzform.
-
Zystoskopie: Endoskopische Untersuchung der Harnröhre und Blase – insbesondere bei Blut im Urin oder Tumorverdacht.
-
Neurologische Abklärung: Bei Verdacht auf eine neurogene Ursache.
konservative therapie
Die konservative Therapie umfasst:
-
Beckenbodentraining: Ein zentraler Baustein zur Stärkung der Schließmuskulatur – besonders wirksam bei Belastungsinkontinenz und auch präventiv nach Prostataoperationen.
-
Blasentraining: Strukturierte Toilettengänge zur Kontrolle des Harndrangs (v. a. bei Dranginkontinenz).
-
Verhaltenstherapie: Anpassung von Trinkverhalten, Gewichtsreduktion, Vermeidung von Reizstoffen (z. B. Koffein, Nikotin).
-
Hilfsmittel: Einlagen, Kondomurinale oder Pessare (bei Mischformen).
medikamenteöse und operative therapie
Die medikamentöse Therapie umfasst:
-
Anticholinergika / Beta-3-Agonisten: Zur Beruhigung einer überaktiven Blase bei Dranginkontinenz.
-
Alphablocker (z. B. Tamsulosin): Bei Überlaufinkontinenz durch Prostatavergrößerung.
-
5-Alpha-Reduktasehemmer: Langfristige Verkleinerung der Prostata.
Die operative Therapie umfasst:
-
Sphinkter-Implantat (künstlicher Schließmuskel): Goldstandard bei schwerer Belastungsinkontinenz nach Prostata-OP.
-
Schlingenoperation (z. B. AdVance® Band): Hebung der Harnröhre, vor allem bei leichter bis mittelgradiger Belastungsinkontinenz.
-
Botox-Injektion in die Blase: Bei schwerer, therapierefraktärer Dranginkontinenz.
-
Katheter- oder Stoma-Anlage: In Ausnahmefällen bei chronischer Überlaufinkontinenz mit Restharn.
exkurs
Beckenbodendysfunktion
zentrale stütze
Beckenboden

Schichten des Beckenbodens. Nach https://aktion.medaix.de/
Die Beckenbodendysfunktion ist eine häufige Ursache funktioneller Blasenentleerungsstörungen – sowohl bei Frauen als auch bei Männern. Der Beckenboden ist eine komplexe Muskel- und Bindegewebsstruktur, die den unteren Abschluss des Beckens bildet. Er übernimmt eine zentrale Rolle in der Kontinenz, der Blasenentleerung, der Stabilisierung der Beckenorgane und – bei beiden Geschlechtern – auch in der Sexualfunktion.
Der Beckenboden besteht aus mehreren Muskelschichten, die sich wie ein Trichter zwischen Schambein, Steißbein und den Sitzbeinhöckern spannen. Hauptkomponenten sind:
-
Diaphragma pelvis: tiefer Beckenboden, v. a. Musculus levator ani
-
Diaphragma urogenitale: mittlere Schicht mit Schließmuskelstrukturen
-
Muskulatur der äußeren Schließmuskeln und des Beckenraums
Diese Schichten ermöglichen durch ihr Zusammenspiel die Kontrolle über die Blasen- und Darmentleerung, die Unterstützung der inneren Organe und die Anpassung an Druckveränderungen – etwa beim Husten, Niesen oder Heben.
Beckenboden Mann und Frau
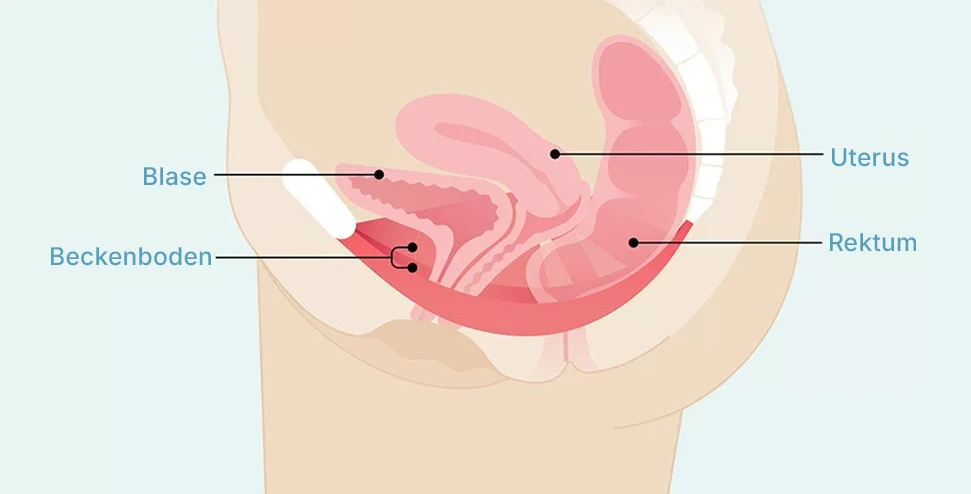
Frau: Der Beckenboden wird durch die Vagina und Gebärmutter durchbrochen. Schwangerschaft und vaginale Geburten belasten die Strukturen stark.
Weibliche Anatomie. Nach https://www.aok.de
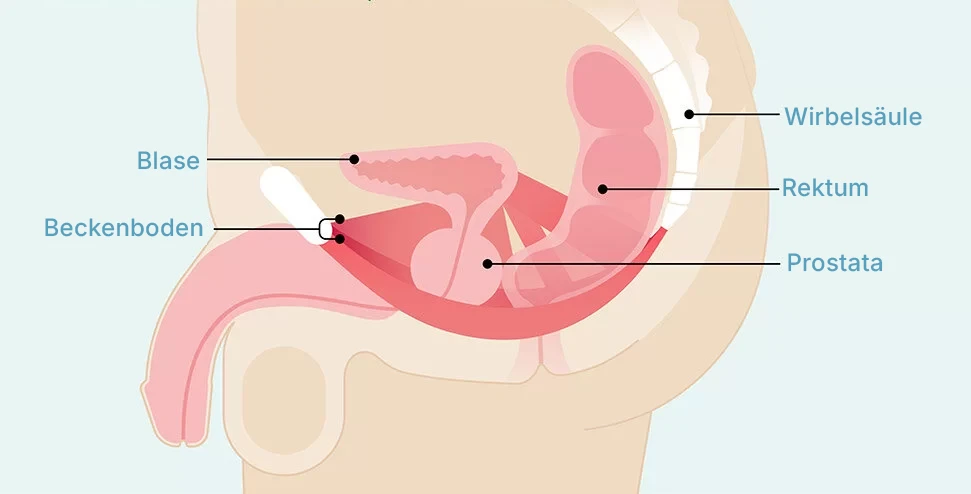
Mann: Auch bei ihnen spielt der Beckenboden eine wichtige Rolle, z. B. für den Verschluss der Harnröhre und die Kontrolle der Ejakulation. Er kann v. a. nach Prostataoperationen (z. B. TURP, Prostatektomie) geschwächt werden.
Männliche Anatomie. Nach https://www.aok.de/
beckenbodenveränderungen
-
Im Alter: Die Muskelmasse nimmt ab, das Gewebe verliert an Elastizität – die Kontrolle über Blase und Darm kann abnehmen.
-
Nach Operationen: Besonders nach Eingriffen im kleinen Becken (Prostata, Gebärmutter, Rektum) kann der Beckenboden geschädigt oder durchtrennt werden.
-
Nach Schwangerschaft/Geburt (Frauen): Überdehnung, Einrisse oder Nervenverletzungen können die Funktion beeinträchtigen. Auch ein Senkungszustand der Organe ist möglich (z. B. Zystozele, Uterusprolaps).
Symptome und Folgen
-
Belastungsinkontinenz (v. a. bei Frauen): Urinverlust beim Niesen, Husten, Lachen oder Heben
-
Dranginkontinenz oder Entleerungsstörungen durch unkoordinierte Beckenbodenaktivität
-
Gefühl der Beckenbodenschwere oder Fremdkörpergefühl
-
Sexuelle Funktionsstörungen
-
Restharnbildung oder erschwertes Wasserlassen
Eine gezielte Diagnostik (z. B. urodynamische Untersuchung, Beckenbodenfunktionstest) sowie konservative Maßnahmen wie Beckenbodentraining, Physiotherapie oder Biofeedback bilden die Grundlage der Therapie – oft mit sehr gutem Erfolg.
Diagnostik

Die Diagnostik bei Beckenbodendysfunktion umfasst mehrere Schritte, um die genaue Ursache und das Ausmaß der Funktionsstörung zu erfassen. Zu Beginn steht meist eine Tastuntersuchung, bei der die Beckenbodenmuskulatur manuell auf Spannung, Kraft und Koordination geprüft wird. Bei Frauen erfolgt diese Untersuchung vaginal, bei Männern rektal. Ergänzend wird zunehmend der 3D-Ultraschall eingesetzt – insbesondere bei Frauen –, um die Struktur, Funktion und Lage der Beckenbodenmuskulatur sowie eventuelle Geburtsverletzungen sichtbar zu machen. Diese Methode erlaubt eine dynamische Darstellung des Beckenbodens beim Pressen oder Anspannen und ist auch zur Verlaufskontrolle hilfreich. Weitere Verfahren wie Biofeedback ermöglichen eine objektive Messung der Muskelaktivität über Sensoren und helfen nicht nur bei der Diagnose, sondern auch im Rahmen der Therapie, z. B. beim gezielten Training. In komplexeren Fällen kann eine urodynamische Messung oder die MRT-Diagnostik zur weiterführenden Abklärung notwendig sein.
beckenbodentraining
Ein gesunder Beckenboden ist entscheidend für die Kontrolle über Blase und Darm, die Stabilisierung der inneren Organe und die sexuelle Funktion. Wird die Beckenbodenmuskulatur geschwächt – etwa durch Alter, Geburten, Operationen oder Übergewicht – kann die Funktion eingeschränkt sein. Die gute Nachricht: Der Beckenboden lässt sich trainieren – bei Frauen und Männern.
Frauen profitieren besonders vom gezielten Training des Beckenbodens – etwa nach Schwangerschaft und Geburt, bei Belastungsinkontinenz, bei leichter Organsenkung oder zur Vorbeugung. Typische Übungen (z. B. nach Kegel) stärken die Muskulatur rund um Scheide, Anus und Harnröhre. Hilfreich sind:
-
Anspannen der Beckenbodenmuskulatur für 5–10 Sekunden, dann lösen
-
Mehrere Wiederholungen täglich, am besten in Kombination mit Atmung und Haltung
-
Training in unterschiedlichen Positionen: im Sitzen, Stehen oder Liegen
-
Nutzung von Hilfsmitteln wie Biofeedback-Geräten oder Vaginalkonen kann unterstützend wirken

Auch Männer profitieren vom Training – etwa nach Prostataoperationen, bei Stressinkontinenz oder erektiler Dysfunktion. Ziel ist die gezielte Kräftigung der Muskulatur zwischen Schambein und Steißbein. Effektive Übungen:
-
Anspannen, als wolle man den Urinstrahl bewusst stoppen, dann wieder lösen
-
Kombination mit Atemübungen und Haltungstraining
-
Unterstützende Techniken wie Physiotherapie oder Elektrostimulation bei schwereren Fällen
Ein regelmäßiges Training kann nicht nur bestehende Beschwerden verbessern, sondern wirkt auch präventiv, bevor Symptome auftreten.

